Hüftarthrose (Coxarthrose)

Einleitung
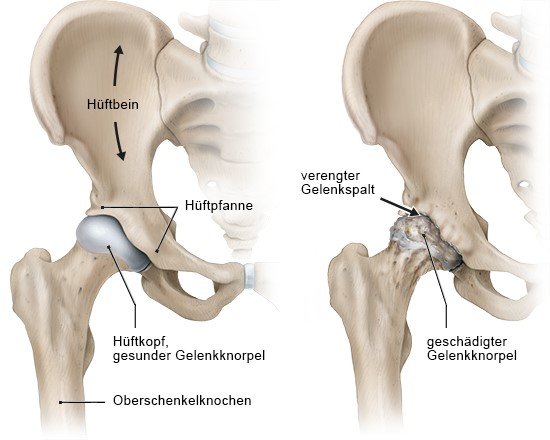
Bei einer Hüftarthrose wird die schützende Knorpelschicht der Knochen im Hüftgelenk dünner. Dadurch steigt die Druckbelastung der Knochen, und mit der Zeit lässt die Beweglichkeit des Gelenks nach. Das erste Anzeichen für eine Hüftarthrose sind oft Schmerzen im Bereich der Hüfte und der Leisten, etwa beim Gehen oder Treppensteigen. Mit der Zeit verliert das Hüftgelenk meist auch an Beweglichkeit.
Eine Hüftarthrose trifft vor allem Menschen über 45 Jahre und kann sehr unterschiedlich verlaufen. Viele haben über lange Zeit nur leichte Beschwerden, mit denen sie gut zurechtkommen. Manchmal schreitet die Erkrankung aber auch schnell voran und kann die Lebensqualität stark beeinträchtigen. Die Hüftarthrose kann in einem oder in beiden Hüftgelenken auftreten.
Eine Hüftarthrose wird vor allem mit Bewegung und Physiotherapie sowie entzündungshemmenden Schmerzmitteln behandelt. Bei starkem Übergewicht wird eine Gewichtsabnahme empfohlen. Schreitet die Hüftarthrose fort und schränkt sie das Alltagsleben stark ein, ist auch ein künstliches Hüftgelenk (Hüft-TEP) möglich.
Symptome
Eine Hüftarthrose beginnt in der Regel schleichend – über mehrere Monate, oft sogar Jahre. Zunächst schmerzt das Gelenk meist nur bei Belastung oder auch am Ende eines anstrengenden Tages. Typisch sind Schmerzen im betroffenen Hüftgelenk und im Leistenbereich, meist beim Gehen und Treppensteigen sowie beim Bewegen des Oberschenkels nach innen – zum Beispiel beim Übereinanderschlagen der Beine. Die Schmerzen können auch ins Gesäß, zur Innenseite des Oberschenkels oder sogar bis ins Knie ausstrahlen.
Nach längerer Ruhepause kann sich das Hüftgelenk für bis zu 30 Minuten etwas steif anfühlen, zum Beispiel morgens. Länger andauernde Morgensteifigkeit spricht eher für eine andere Erkrankung, wie zum Beispiel eine rheumatische Gelenkentzündung. Schmerzt die Hüfte auch in Ruhe oder nachts, ist die Arthrose meist schon fortgeschritten.
Wenn die Hüftarthrose die Knochen verändert und den Hüftkopf verformt, kann die Beweglichkeit eingeschränkt sein. Das erschwert zum Beispiel das Anziehen von Strümpfen oder die Fußpflege. Je weiter die Arthrose fortschreitet, desto größer können die Einschränkungen etwa im Beruf, im Haushalt oder bei Freizeitaktivitäten sein. Diese Folgen für den Alltag sind bei einer Hüftarthrose oft die größte Belastung.
Bei manchen Menschen mit Hüftarthrose kommt es auch zu Schüben mit plötzlich stärkeren Schmerzen und Gelenksteifigkeit. Die Schmerzen fühlen sich bei einem solchen Schub eher stechend, pulsierend oder brennend an. Meist lassen sie aber innerhalb weniger Tage wieder nach.
Ursachen
Ein Hüftgelenk besteht aus dem Hüftkopf des Oberschenkelknochens und der Gelenkpfanne am Beckenknochen. Beide sind mit schützendem Knorpel überzogen. Hüftarthrose entsteht, wenn der Gelenkknorpel aufweicht, rissig und dünner wird. Die Knochen sind dann nicht mehr so gut vor Druckbelastungen geschützt. Sie reagieren darauf, indem sie Knochenauswüchse bilden, um den Druck auf eine größere Fläche zu verteilen (sogenannte Knochenspangen oder Osteophyten).
Umgangssprachlich wird Arthrose oft „Gelenkverschleiß“ genannt. Diese Bezeichnung ist jedoch irreführend, denn das Gelenk wird nicht durch Nutzung „verbraucht“ – im Gegenteil: Der Knorpel ist auf Bewegung angewiesen, um mit Nährstoffen versorgt zu werden. So sind Bewegungs- und Trainingsarten wie Walking oder Radfahren für Knorpel und Gelenke günstig.
Sportarten wie Handball oder Fußball können dagegen überlasten und zu Arthrose beitragen. Dies gilt auch für schwere körperliche Arbeit oder starkes Übergewicht. Denn bei Überlastung können die Stoffwechselvorgänge im Gelenk aus dem Gleichgewicht geraten. Dann werden zu viele Stoffe und Enzyme gebildet, die Entzündungen fördern und zu einem Gewebeabbau führen – und zu wenige, die dem entgegenwirken.
Risikofaktoren
Verschiedene Faktoren erhöhen das Risiko für eine Hüftarthrose, unter anderem:
- familiäre Veranlagung
- starkes Übergewicht
- angeborene Hüfterkrankungen oder Fehlstellungen
- schwere körperliche Arbeit, zum Beispiel auf dem Bau
- Dauerbelastung durch intensives Training, besonders bei Sportarten mit starken Stoßbelastungen wie Fußball oder Handball
- entzündliche Gelenkerkrankungen wie rheumatoide Arthritis
- frühere Hüftverletzungen, zum Beispiel Knochenbrüche im Bereich des Hüftgelenks oder ein ausgerenktes Hüftgelenk
- das sogenannte Hüftimpingement: Hierbei führen knöcherne Auswüchse am Gelenk zu Engstellen zwischen Hüftkopf und Gelenkpfanne.
Meist spielen bei der Entstehung einer Hüftarthrose mehrere Faktoren eine Rolle.
Häufigkeit
Schätzungsweise 5 % der Erwachsenen in Deutschland haben eine Hüftarthrose mit spürbaren Beschwerden. Frauen sind etwas häufiger betroffen als Männer.
Verlauf
Wie eine Hüftarthrose verläuft, lässt sich nicht sicher vorhersagen. Oft bleiben die Beschwerden über viele Jahre in etwa gleich. In einer großen niederländischen Studie berichteten Menschen mit Hüftarthrose fünf Jahre lang regelmäßig über den Verlauf ihrer Erkrankung. Von ihnen hatten ungefähr
- 40 % leichte, über die fünf Jahre etwa gleichbleibende Schmerzen,
- 20 % mittelstarke, ebenfalls etwa gleichbleibende Schmerzen,
- 25 % mittelstarke Schmerzen, die im Laufe der fünf Jahre stärker wurden, und
- 15 % andauernde starke Schmerzen.
Eine Nachuntersuchung nach zehn Jahren bestätigte die Studienergebnisse. Für ein künstliches Hüftgelenk entschieden sich innerhalb von 10 Jahren 12 von 100 Personen.
Arthroseschmerzen können von Tag zu Tag schwanken: Dann wechseln sich Phasen stärkerer Beschwerden mit beschwerdefreien oder beschwerdearmen Phasen ab. Beim Schmerzempfinden spielen auch persönliche Einstellungen, das Sozial- und Arbeitsleben, der Lebensstil und psychische Faktoren wie Ängste, Sorgen und Stress eine Rolle. Sie alle können beeinflussen, wie sich die Beschwerden anfühlen, wie stark sie sind und wie man damit umgeht.
Diagnose
Häufig kann die Ärztin oder der Arzt eine Hüftarthrose anhand der typischen Symptome feststellen. Dazu fragt sie oder er, seit wann die Schmerzen bestehen, wie sie sich anfühlen und wann sie auftreten – zum Beispiel nur bei Bewegung oder auch in Ruhe. Typisch ist der sogenannte Anlaufschmerz, der nach längeren Bewegungspausen auftritt und durch Bewegung schnell verschwindet. Auch Angaben zu anderen Beschwerden wie Morgensteifigkeit oder früheren Verletzungen helfen bei der Diagnose.
Nach dem Gespräch tastet die Ärztin oder der Arzt das Gelenk ab und untersucht die Hüftbeweglichkeit im Liegen. Dabei wird das Bein in gestreckter Position und mit angewinkeltem Knie in verschiedene Richtungen bewegt. Sie oder er betrachtet auch den Gang und prüft, ob das Becken schief steht oder die Beine eine unterschiedliche Länge haben.
Bildgebende Untersuchungen wie Röntgenbilder, Ultraschall, Computer-Tomografie oder Magnetresonanz-Tomografie sind bei einer Arthrose nur begrenzt aussagekräftig. So gibt es Menschen mit starken Veränderungen am Gelenk, die kaum Beschwerden haben, und andere mit starken Beschwerden, deren Gelenk gesund aussieht. Studien zeigen, dass nur ein Viertel aller Menschen mit im Röntgenbild sichtbarer Arthrose Schmerzen hat.
Wegen ihrer begrenzten Aussagekraft sind bildgebende Untersuchungen also oft nicht hilfreich. Die Behandlung sollte sich ohnehin nach den Beschwerden und der persönlichen Situation richten.
Sinnvoll sind bildgebende Untersuchungen oder Bluttests, wenn der Verdacht auf eine andere Erkrankung besteht, wie zum Beispiel eine rheumatoide Arthritis oder Gicht – oder wenn nach einem Sturz oder Unfall ein Knochenbruch ausgeschlossen werden soll. Auch für die Planung einer Operation werden sie benötigt.
Behandlung
Eine Hüftarthrose lässt sich nicht heilen. Verschiedene Behandlungen können aber die Beschwerden lindern. Vor allem kann man selbst viel tun, um das Gelenk zu stärken.
Zu den empfohlenen Behandlungen gehören vor allem:
- Bewegungstherapien wie zum Beispiel Physiotherapie mit Übungen zur Stärkung der Oberschenkel- und Hüftmuskulatur
- Reha-Sport, Funktionstraining, Wassergymnastik und Tai-Chi
- entzündungshemmende Schmerzmittel (NSAR) zum Einnehmen – sie können auch dabei helfen, trotz Schmerzen in Bewegung zu bleiben
- bei starkem Übergewicht eine Gewichtsabnahme
Außerdem wird empfohlen, gut dämpfende, stützende und bequem sitzende Schuhe ohne Absätze zu tragen.
Auch Kortisonspritzen können die Beschwerden einer Hüftarthrose nachweislich lindern. Die Wirkung lässt aber mit der Zeit nach und endet nach 2 bis 3 Monaten. Kortisonspritzen gelten eher als sinnvoll, wenn nur ein einzelnes Gelenk von Arthrose betroffen ist, das Hüftgelenk akut entzündet ist oder stark schmerzt.
Kortisonspritzen sind aber keine langfristige Lösung. Zum einen können wiederholte Spritzen langfristig den Gelenkknorpel schwächen. Zum anderen kann jede Spritze Nebenwirkungen haben und selten auch zu ernsthaften Komplikationen wie einer Infektion führen.
Weil nur wenige Studien die Wirksamkeit von Kortisonspritzen bei Hüftarthrose untersucht haben, gibt es unterschiedliche Anwendungsempfehlungen. Wenn Kortisonspritzen eingesetzt werden, ist es wichtig, dass die Ärztin oder der Arzt Erfahrung damit hat und auf eine ausreichende Hygiene achtet. Sie oder er sollte zum Beispiel ein Ultraschallgerät verwenden, um die Spritze richtig zu setzen, damit sie optimal wirken kann und möglichst keine Nerven, Gefäße oder andere Strukturen verletzt werden.
Wenn eine fortgeschrittene Arthrose den Alltag und die Lebensqualität stark beeinträchtigt und andere Behandlungen nicht ausreichen, kommt ein künstliches Hüftgelenk infrage. Nach der Operation ist eine aktive Rehabilitation wichtig – und etwas Geduld. Bis man sich an das neue Gelenk gewöhnt und der Körper sich von dem Eingriff erholt hat, kann es einige Wochen oder Monate dauern.
Für andere Behandlungen ist nicht nachgewiesen, dass sie bei Hüftarthrose helfen – dazu gehören unter anderem:
- Schmerzmittel zum Auftragen auf die Hüfte
- Paracetamol
- Hyaluronsäure-Spritzen
- Röntgenreizbestrahlung (auch: Orthovolttherapie)
- Nahrungsergänzungsmittel, zum Beispiel mit Chondroitin, Glucosamin oder Vitaminen
- pflanzliche Präparate, zum Beispiel auf Basis von Teufelskralle oder Brennnesseln
- Akupunktur
- Lebensmittel oder Lebensmittelextrakte zum Beispiel auf Basis von Soja oder Avocado
- therapeutischer Ultraschall, Laserbehandlungen, TENS-Behandlungen oder spezielle Wärmebehandlungen (Diathermie)
Entscheiden
Menschen mit leichten Beschwerden aufgrund einer Hüftarthrose können ihren Alltag meist gut bewältigen und bekommen ihre Schmerzen beispielsweise mithilfe von gezielter Bewegung in den Griff. Ein künstliches Hüftgelenk kommt bei leichten Beschwerden nicht infrage – die Risiken und der Aufwand des Eingriffs wären zu groß. Bei sehr starken Beschwerden kann ein künstliches Gelenk hingegen eine große Erleichterung sein – vor allem, wenn nichts anderes hilft.
Oft ist die Entscheidung für oder gegen einen solchen Eingriff aber nicht so einfach. Dabei spielen verschiedene Aspekte eine Rolle:
- wie stark die Schmerzen sind und wann sie auftreten,
- die Auswirkungen der Arthrose auf Alltag, Beruf, Sozialleben, psychisches Wohlbefinden sowie Mobilität und
- welche Behandlungen man schon ausprobiert hat.
Mit der Ärztin oder dem Arzt lassen sich diese Aspekte besprechen – und auch, ob die persönlichen Ziele durch eine Operation erreicht werden können.
Ärztinnen und Ärzte, die ein künstliches Hüftgelenk empfehlen, müssen außerdem auf das Recht auf eine kostenlose zweite ärztliche Meinung hinweisen.
Leben und Alltag
Menschen mit Arthrose wird manchmal der Eindruck vermittelt, dass es sich um eine unaufhaltbare Erkrankung handelt, gegen die man nichts tun kann – oder eine normale Alterserscheinung, die man akzeptieren muss. Dies ist aber nicht der Fall, deshalb sollte man sich durch solche Äußerungen nicht verunsichern lassen. Auch wenn eine Arthrose nicht heilbar ist: Es gibt vieles, was man für die Gelenke und gegen die Beschwerden tun kann.
Wichtig ist, selbst aktiv zu werden und gemeinsam mit den Ärztinnen und Ärzten, Therapeutinnen und Therapeuten Behandlungen und Wege zum Umgang mit der Erkrankung zu finden, die zur eigenen Situation passen.
Auch wenn eine Arthrose die Lebensqualität einschränken kann, lohnt es sich, eine positive Grundhaltung zu bewahren. Denn auch die eigenen Gefühle, Gedanken und das Verhalten beeinflussen, wie belastend die Schmerzen sind.
Menschen mit Arthrose werden viele Therapien ohne Nutzen angeboten, die teils mit unrealistischen Versprechen beworben werden. Hier ist eine gesunde Skepsis angebracht, denn eine Wunderwaffe gegen Arthrose gibt es nicht. Es kann hilfreich sein, realistische Erwartungen zu entwickeln, zu lernen, gut mit der Erkrankung zu leben und sich auf nachweislich nützliche Behandlungen zu konzentrieren.
Wenn eine Hüftarthrose fortschreitet, kann sie viele Lebensbereiche beeinträchtigen. Viele Menschen lernen aber mit der Zeit, den Alltag trotz Erkrankung zu meistern – zum Beispiel nehmen sie sich mehr Zeit für anfallende Arbeiten und passen ihre körperlichen Aktivitäten an.
Gehhilfen wie Gehstöcke, Gehgestelle und Rollatoren können die Gelenke entlasten und die Fortbewegung in und außerhalb der Wohnung erleichtern. Wie man Hilfsgeräte richtig einstellt und mit ihnen umgeht, können Physio- oder Ergotherapeutinnen und -therapeuten und Ärztinnen und Ärzte verschiedener Fachrichtungen wie Orthopädie, Rheumatologie und Geriatrie zeigen.
Weitere Informationen
Die Hausarztpraxis ist meist die erste Anlaufstelle, wenn man krank ist oder bei einem Gesundheitsproblem ärztlichen Rat braucht. Informationen zur Gesundheitsversorgung in Deutschland helfen dabei, sich im Gesundheitssystem zurechtzufinden und eine passende Arztpraxis zu finden. Mit einer Frageliste kann man sich auf den Arztbesuch vorbereiten.
Wann kommt ein künstliches Hüftgelenk infrage?
Fachleute haben gemeinsam mit Patientinnen und Patienten Empfehlungen dazu erarbeitet, wann ein künstliches Hüftgelenk sinnvoll sein kann – nämlich, wenn
- die Hüftarthrose zu starken Schmerzen und Einschränkungen im Alltag führt – also zum Beispiel das Anziehen, Haushaltstätigkeiten oder das Einkaufen erschwert – und die Lebensqualität beeinträchtigt,
- wirksame konservative Behandlungen wie Schmerzmittel, Bewegungstherapien oder eine Gewichtsabnahme die Beschwerden über mindestens drei Monate nicht ausreichend lindern konnten,
- die Hüftarthrose im Röntgenbild deutlich erkennbar ist und
- die Vor- und Nachteile des Eingriffs zusammen mit der Ärztin oder dem Arzt gründlich abgewogen wurden.
Neben der Stärke der Schmerzen spielt auch eine Rolle, wann und wie oft die Hüfte schmerzt – ob täglich oder seltener, nur bei bestimmten Aktivitäten oder auch nachts und in Ruhe.
Manche Fachleute nutzen spezielle Fragebögen, um den Schweregrad der Arthrose und ihre Auswirkungen auf Leben und Alltag zu erfassen. Mit der Ärztin oder dem Arzt lässt sich besprechen, was man sich von einem künstlichen Hüftgelenk erhofft und ob die persönlichen Ziele durch eine Operation erreichbar sind.
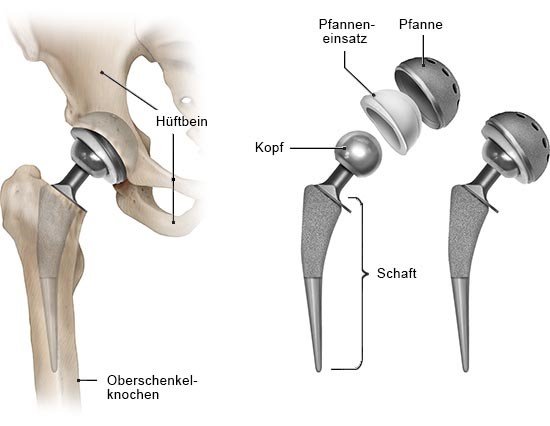
Wie ist eine Hüftprothese aufgebaut?
Eine Hüftprothese soll das natürliche Gelenk so gut wie möglich ersetzen. Sie besteht in der Regel aus 3 bis 4 Teilen:
- einem Schaft, der im Oberschenkelknochen verankert wird,
- einem Kopf, der auf den Schaft aufgesteckt wird und den natürlichen Hüftkopf ersetzt,
- einer halbkugelförmigen Pfanne, die in die natürliche Hüftpfanne eingesetzt wird, sowie
- einem Pfanneneinsatz, auch Inlay genannt, der in die künstliche Hüftpfanne eingebracht wird. Der Pfanneneinsatz nimmt den Prothesenkopf auf. Bei zementierten Hüftprothesen werden kombinierte Pfannen verwendet, bei denen Pfanne und Pfanneneinsatz aus einem Guss sind. Ein separater Pfanneneinsatz ist dann nicht nötig.
Woraus bestehen Hüftprothesen?
Für Kopf und Pfanneneinsatz kommen verschiedene Materialien zum Einsatz. Die jeweiligen Kombinationen werden Gleitpaarungen genannt. In Deutschland wird am häufigsten eine sogenannte Polyethylen-Keramik-Gleitpaarung verwendet, mit einem Pfanneneinsatz aus Polyethylen – einem sehr harten Kunststoff – und einem Kopf aus Keramik. Es gibt auch Metall-Metall- und Keramik-Keramik-Gleitpaarungen sowie Kombinationen aus Polyethylen und Metall.
Prothesen mit Metall-Metall-Gleitpaarungen müssen deutlich häufiger ausgetauscht werden als Kombinationen aus Polyethylen und Keramik. Zwischen Polyethylen-Keramik-Gleitpaarungen und Polyethylen-Metall-Gleitpaarungen fand sich in Studien kein Unterschied. Unklar ist, ob Keramik-Keramik-Gleitpaarungen Vorteile gegenüber Polyethylen-Keramik-Gleitpaarungen haben, da es hierzu nur wenige Studien gibt.
Was ist der Unterschied zwischen zementfreien und zementierten Prothesenteilen?
Es gibt zwei unterschiedliche Arten, den Schaft im Oberschenkel und die Pfanne im Beckenknochen zu befestigen:
- Zementfreie Prothesenteile werden fest in den Knochen gepresst. Eine spezielle raue Oberfläche oder Beschichtung sorgt dafür, dass die Prothese direkt nach dem Einsetzen fest sitzt und sich der Knochen dann allmählich mit ihr verbindet.
- Zementierte Prothesenteile werden mit einem speziellen Zwei-Komponenten-Kleber befestigt. Er wird oft auch Knochenzement genannt. Streng genommen handelt es sich aber nicht um Zement, sondern um einen sehr schnell härtenden Kunststoff-Kleber, ähnlich wie bei der Befestigung einer Zahnkrone. Zementierte Prothesen werden heute eher Menschen im höheren Alter eingesetzt.
In Deutschland werden zu fast 80 % zementfreie Hüftprothesen verwendet. Bei etwa 15 % der Operationen wird der Schaft zementiert und die Pfanne in die natürliche Hüftpfanne gepresst. Dann spricht man von einem Hybrid-Eingriff oder einer teilzementierten Prothese. Andere Arten der Befestigung werden hierzulande nur selten verwendet. Zementfreie Hüftpfannen werden manchmal zusätzlich mit Schrauben verankert.
Welche Prothese in der eigenen Situation infrage kommt, hängt beispielsweise vom Alter, anderen bestehenden Erkrankungen und der Knochenqualität ab.
Welche Arten von Hüftprothesen gibt es?
Neben unterschiedlichen Materialien und Größen gibt es im Wesentlichen drei Varianten von Hüftprothesen:
- Geradschaft-Prothesen: Sie zeichnen sich durch einen relativ langen Schaft aus (siehe Abbildung oben).
- Kurzschaft-Prothesen: Hierbei wird ein kürzerer, leicht gebogener Schaft verwendet.
- Kappen-Prothesen: Hierbei werden Schenkelhals und Hüftkopf erhalten. Der Hüftkopf wird – ähnlich wie bei einer Zahnkrone – mit einer Metallkappe überkront. Ein dünner, kurzer Schaft verankert die Kappe im Hüftkopf. Kappen-Prothesen werden auch McMinn-Prothesen genannt.
In Deutschland erhalten über 85 % der Menschen eine Geradschaft-Prothese. Mit diesen Prothesen gibt es auch die meiste Erfahrung. Etwa 10 % bekommen eine Kurzschaft-Prothese. Besonders jüngeren Menschen wird manchmal eine Kurzschaft-Prothese empfohlen. Beim Einsetzen dieser Prothesen geht weniger Knochen im Bereich des Schaftes verloren – dies könnte ein Vorteil sein, wenn später ein Prothesenwechsel nötig sein sollte. Allerdings gibt es bislang kaum Langzeiterfahrungen mit Kurzschaft-Prothesen. Daher ist unklar, ob sie ähnlich lange halten wie Geradschaft-Prothesen.
Kappen-Prothesen wurden bis etwa zum Jahr 2010 häufig verwendet, heute aber nur noch selten. Denn inzwischen weiß man, dass ihre Nachteile überwiegen. So mussten Kappen-Prothesen in Studien mehr als zehnmal häufiger ausgetauscht werden als Geradschaft-Prothesen.
Was kann ich langfristig von einem künstlichen Hüftgelenk erwarten?
Studien zeigen, dass etwa 90 % der Menschen mit einem künstlichen Hüftgelenk auch längerfristig zufrieden sind. Die Schmerzen gehen in der Regel deutlich zurück und die Gelenkfunktion verbessert sich. Viele Menschen können nach der Operation wieder schmerzfrei gehen und Tätigkeiten ausüben, die ihnen vorher nicht mehr oder nur eingeschränkt möglich waren. Es gibt aber keine Erfolgsgarantie: Bis zu 10 % der Operierten haben weiterhin mit Problemen wie stärkeren Schmerzen zu tun.
Wie lange hält ein künstliches Hüftgelenk?
Die Haltbarkeit einer Hüftprothese hängt von vielen Faktoren ab – etwa dem eingesetzten Material, dem Körpergewicht und der Belastung, der sie ausgesetzt ist, zum Beispiel durch bestimmte Sportarten. Ein Austausch der Prothese kann nötig sein, wenn sich Teile lockern. Selten muss die Prothese auch aufgrund einer Infektion oder eines Knochenbruchs gewechselt werden.
Studien zeigen, dass nach 10 Jahren noch mehr als 95 % der heute üblicherweise eingesetzten Prothesen intakt sind. Etwa 85 % der Hüftprothesen halten über 20 Jahre.
Wie hoch das Risiko ist, dass eine Prothese im Laufe des Lebens ausgetauscht werden muss, hängt vor allem vom Alter ab: Je jünger man ist, desto wahrscheinlicher ist es, dass die Prothese irgendwann ausgewechselt werden muss. Außerdem ist der Verschleiß bei jüngeren Männern größer als bei jüngeren Frauen. Die folgende Tabelle gibt einen Überblick:
Wie läuft die Operation ab?
Vor der Operation werden Röntgenaufnahmen gemacht, um den Eingriff zu planen. Unter anderem wird die voraussichtlich passende Prothesengröße ausgewählt und die Position im Knochen abgeschätzt. Die Planung dient außerdem dazu, die ursprüngliche Beinlänge möglichst genau zu erreichen.
Operiert wird zum Beispiel durch einen seitlich angebrachten Längsschnitt in der Haut – etwa zwischen dem oberen Ende des Beckenknochens und dem unteren Ende des Gesäßes. Zunächst wird der Hüftkopf des Oberschenkelknochens abgetrennt und entfernt. Anschließend glättet die Chirurgin oder der Chirurg die Hüftpfanne, um sie für das Implantat vorzubereiten. Danach öffnet sie oder er der Oberschenkelknochen und bereitet ihn für die Aufnahme des Schafts vor. Anschließend wird der Schaft dort eingesetzt und befestigt.
Sind Hüftpfanne und Hüftschaft eingesetzt, wird der Kopf auf den Schaft aufgesteckt und mit der neuen Pfanne zusammengeführt. Bevor die Operationswunde verschlossen wird, überprüft die Operateurin oder der Operateur, ob das neue Gelenk stabil und ausreichend beweglich ist. Die Operation dauert in der Regel etwa 1 bis 1,5 Stunden.
Nach der Operation fängt man direkt mit einer Rehabilitation an, um die Genesung zu unterstützen.
Welche Operationsrisiken gibt es?
Beim Einsetzen einer künstlichen Hüfte kann es zu Rissen oder Brüchen im Oberschenkelknochen kommen. Dieses Risiko ist etwas höher, wenn zementfreie Prothesen verwendet werden. Es kann dann erforderlich sein, den Knochen zusätzlich zu fixieren, zum Beispiel mit Drahtschlingen oder einer Metallplatte.
Eine andere seltene Komplikation ist starker Blutverlust während des Eingriffs, der eine Bluttransfusion notwendig macht. Dass während der Operation ein Nerv oder Muskel verletzt wird, kommt ebenfalls selten vor. Daneben bestehen allgemeine Operationsrisiken, unter anderem aufgrund der Narkose. Das Risiko, an der Operation oder ihren Folgen zu sterben, liegt für die meisten Menschen deutlich unter 1 % und hängt stark vom Alter und dem allgemeinen Gesundheitszustand ab.
Nach der Operation kann es zu einer Wundinfektion, einer Venenthrombose oder Lungenembolie kommen. Um Thrombosen vorzubeugen, erhält man in der Regel für 4 bis 5 Wochen gerinnungshemmende Medikamente (Tabletten oder Heparin-Spritzen). Sie können das Risiko für eine Thrombose oder Lungenembolie auf etwa 1 bis 2 % senken.
In den ersten Monaten nach dem Eingriff kann der Hüftkopf aus der Pfanne springen (Luxation). Dies ist sehr schmerzhaft, passiert aber selten. Oft gelingt es, den Hüftkopf ohne Operation – aber mit Betäubung oder Kurznarkose – wieder einzurenken. In den ersten sechs Wochen nach dem Eingriff ist es deshalb besser, bestimmte Bewegungen zu vermeiden und Hilfsmittel zu verwenden, zum Beispiel zum Anziehen der Strümpfe.
Nach der Operation können sich Verknöcherungen bilden, die die Beweglichkeit des künstlichen Hüftgelenks einschränken. Um dem vorzubeugen, wird manchmal empfohlen, für 2 bis 3 Wochen entzündungshemmende Schmerzmittel (NSAR) einzunehmen. Sie hemmen bestimmte Gewebshormone, die zu Verknöcherungen beitragen können (sogenannte Prostaglandine).
Erfahrungsberichte
Mehr Wissen
Quellen
Bannuru RR, Osani MC, Vaysbrot EE et al. OARSI guidelines for the non-surgical management of knee, hip, and polyarticular osteoarthritis. Osteoarthritis Cartilage 2019; 27(11): 1578-1589.
Bastick AN, Verkleij SP, Damen J et al. Defining hip pain trajectories in early symptomatic hip osteoarthritis - 5 year results from a nationwide prospective cohort study (CHECK). Osteoarthritis Cartilage 2016; 24(5): 768-775.
Da Costa BR, Pereira TV, Saadat P et al. Effectiveness and safety of non-steroidal anti-inflammatory drugs and opioid treatment for knee and hip osteoarthritis: network meta-analysis. BMJ 2021; 375: n2321.
Deutsche Gesellschaft für Orthopädie und Unfallchirurgie (DGOU). Evidenz- und konsensbasierte Indikationskriterien zur Hüfttotalendoprothese bei Coxarthrose (EKIT-Hüfte) (S3-Leitlinie). AWMF-Registernr.: 187-001. 2021.
French HP, Abbott JH, Galvin R. Adjunctive therapies in addition to land-based exercise therapy for osteoarthritis of the hip or knee. Cochrane Database Syst Rev 2022; (10): CD011915.
Gazendam A, Ekhtiari S, Bozzo A et al. Intra-articular saline injection is as effective as corticosteroids, platelet-rich plasma and hyaluronic acid for hip osteoarthritis pain: a systematic review and network meta-analysis of randomised controlled trials. Br J Sports Med 2021; 55(5): 256-261.
Heerey JJ, Kemp JL, Mosler AB et al. What is the prevalence of imaging-defined intra-articular hip pathologies in people with and without pain? A systematic review and meta-analysis. Br J Sports Med 2018; 52(9): 581-593.
Hunter DJ, Bierma-Zeinstra S. Osteoarthritis. Lancet 2019; 393(10182): 1745-1759.
Katz JN, Arant KR, Loeser RF. Diagnosis and Treatment of Hip and Knee Osteoarthritis: A Review. JAMA 2021; 325(6): 568-578.
Kim C, Nevitt MC, Niu J et al. Association of hip pain with radiographic evidence of hip osteoarthritis: diagnostic test study. BMJ 2015; 351: h5983.
Kolasinski SL, Neogi T, Hochberg MC et al. 2019 American College of Rheumatology/Arthritis Foundation Guideline for the Management of Osteoarthritis of the Hand, Hip, and Knee. Arthritis Rheumatol 2020; 72(2): 220-233.
Leopoldino AO, Machado GC, Ferreira PH et al. Paracetamol versus placebo for knee and hip osteoarthritis. Cochrane Database Syst Rev 2019; (2): CD013273.
Liu X, Machado GC, Eyles JP et al. Dietary supplements for treating osteoarthritis: a systematic review and meta-analysis. Br J Sports Med 2018; 52(3): 167-175.
Metcalfe D, Perry DC, Claireaux HA et al. Does This Patient Have Hip Osteoarthritis?: The Rational Clinical Examination Systematic Review. JAMA 2019; 322(23): 2323-2333.
Schmidt CO, Günther KP, Goronzy J et al. Häufigkeiten muskuloskelettaler Symptome und Erkrankungen in der bevölkerungsbezogenen NAKO Gesundheitsstudie [Frequencies of musculoskeletal symptoms and disorders in the population-based German National Cohort (GNC)]. Bundesgesundheitsblatt Gesundheitsforschung Gesundheitsschutz 2020; 63(4): 415-425.
Skelly AC, Chou R, Dettori JR et al. Noninvasive Nonpharmacological Treatment for Chronic Pain: A Systematic Review Update. (AHRQ Comparative Effectiveness Reviews; Band 227). 2022.
Ton J, Perry D, Thomas B et al. PEER umbrella systematic review of systematic reviews: Management of osteoarthritis in primary care. Can Fam Physician 2020; 66(3): e89-e98.
Van Berkel AC, Schiphof D, Waarsing JH et al. 10-Year natural course of early hip osteoarthritis in middle-aged persons with hip pain: a CHECK study. Ann Rheum Dis 2021; 80(4): 487-493.
Zeng C, Wei J, Persson MSM et al. Relative efficacy and safety of topical non-steroidal anti-inflammatory drugs for osteoarthritis: a systematic review and network meta-analysis of randomised controlled trials and observational studies. Br J Sports Med 2018; 52(10): 642-650.