Muttermal und Leberfleck

Einleitung
Muttermale und Leberflecke sind meist kleine Stellen auf der Haut, die sich farblich von der restlichen Haut unterscheiden. Manche mögen ihre „Schönheitsflecken“, andere empfinden sie als störend. Sorgen braucht man sich wegen Muttermalen und Leberflecken aber nicht zu machen. Sie gelten zwar bei Fachleuten als Fehlbildungen in der Haut, sind aber in der Regel harmlos.
Allerdings kann ein schwarzer Hautkrebs aussehen wie ein Leberfleck oder in einem Muttermal entstehen. Deshalb ist es ratsam, seine Haut im Blick zu behalten, um auffällige Veränderungen frühzeitig zu erkennen. Wann ärztlicher Rat nötig ist, erklärt der Text: „Muttermal und Leberfleck – kann es auch Krebs sein?“
Symptome
Es gibt unterschiedliche Arten von Muttermalen. Die meisten sind wenige Millimeter klein, oval oder rund, flach oder leicht erhaben und dunkler als die umgebende Haut. Sie können aber auch deutlich größer und anders gefärbt oder geformt sein. Muttermale treten einzeln oder in Gruppen auf.
Verschiedene Muttermale
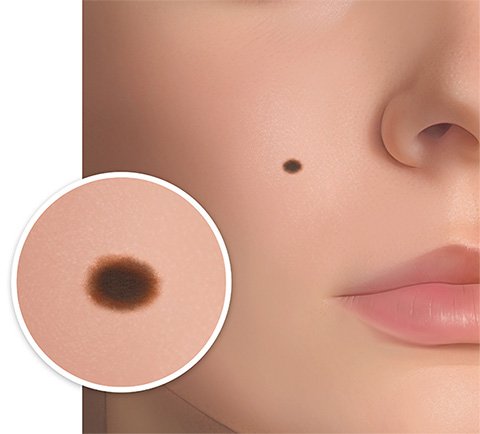
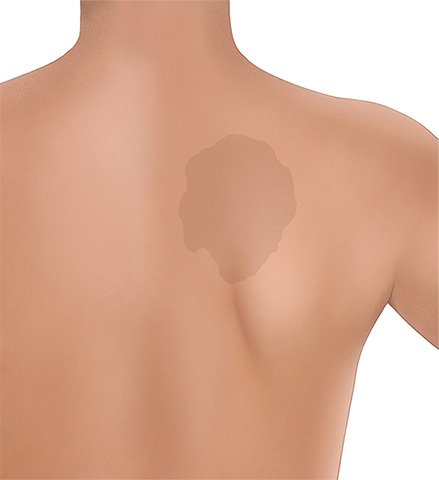
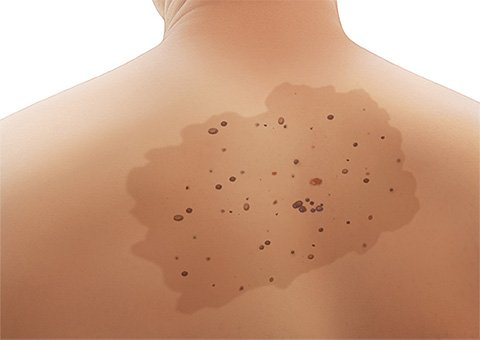
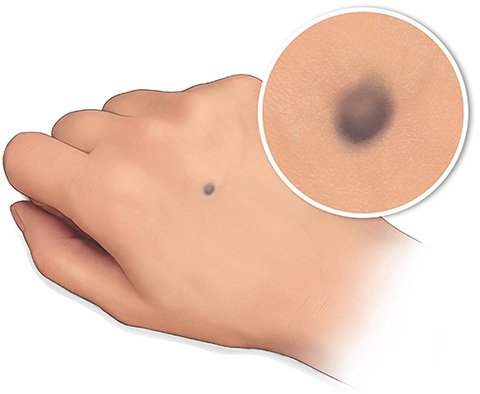
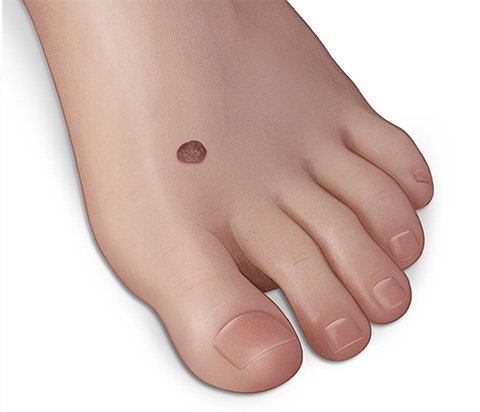
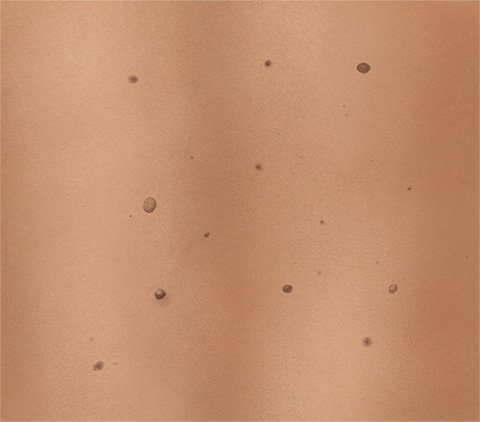
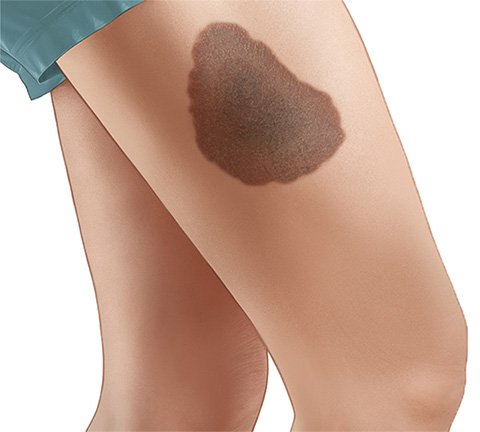
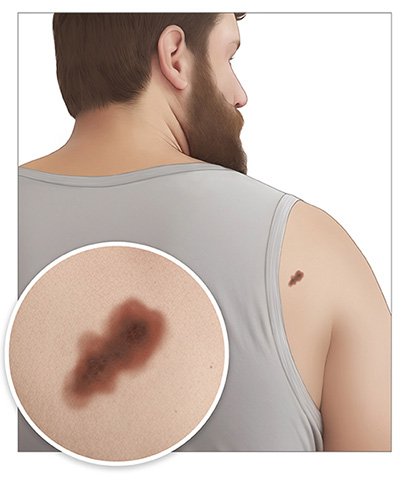
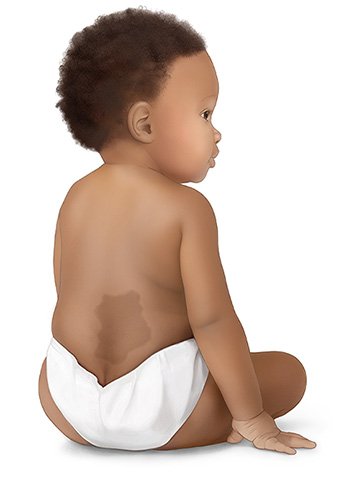
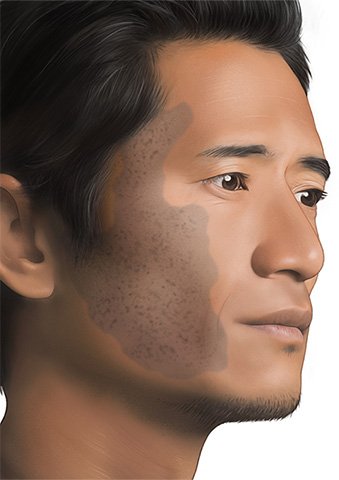
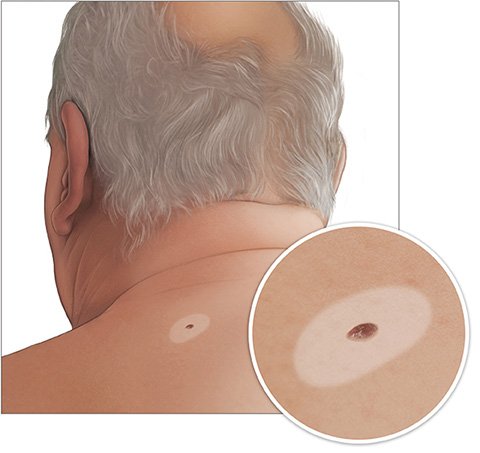
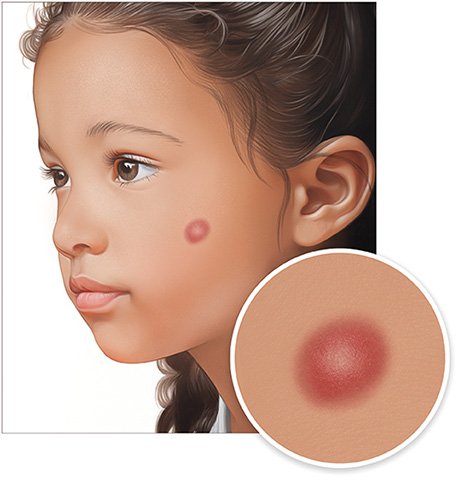
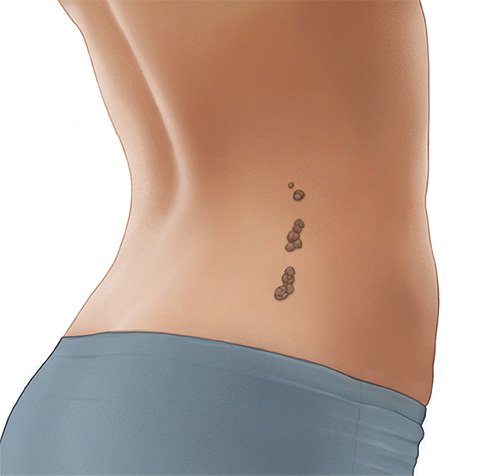
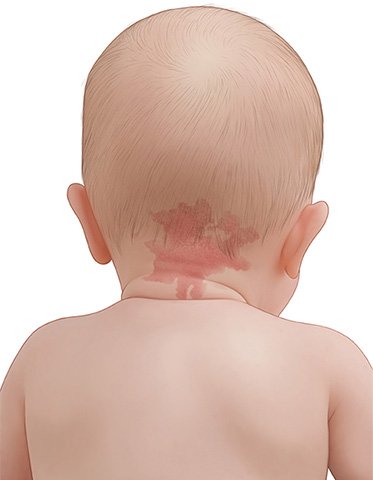
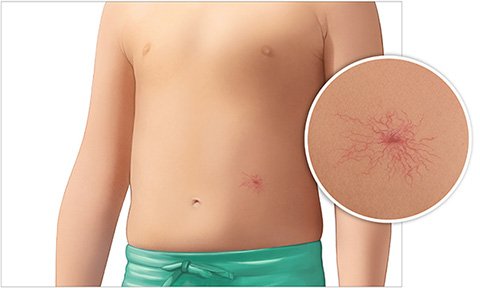
Ein Muttermal ruft keine Beschwerden hervor. Je nachdem, wo es am Körper sitzt, kann es aber als störend empfunden werden.
Ursachen und Risikofaktoren
Ein Muttermal oder Leberfleck entsteht, wenn sich in der Haut bestimmte Zellen angehäuft haben. Oft sind das Zellen, die das dunkle Farbpigment Melanin enthalten oder an ihre Umgebung abgeben können. Dadurch fallen diese Pigmentmale vor allem auf heller Haut als dunkelbraune Flecken auf.
Selbst wenn ein solcher Fleck erst im Kindes- oder Jugendalter sichtbar wird, ist er oft schon von Geburt an angelegt. Einige erblich bedingte Erkrankungen können besonders viele Muttermale am Körper hervorrufen.
Pigmenthaltige Muttermale können außerdem im Laufe des Lebens entstehen – vor allem, wenn man häufig und ohne UV-Schutz dem Sonnenlicht ausgesetzt ist.
Auch andere Zellarten – etwa Fett- oder Bindegewebszellen – können ein kleines „Nest“ in der Haut bilden und dann als Fleck oder warzenähnliche Erhebung auffallen.
Bei sogenannten Feuermalen – auch „Portweinflecke“ genannt – sind Blutgefäße in der Haut erweitert oder ungewöhnlich angeordnet. Das durchschimmernde Blut lässt die Hautstelle rötlich erscheinen. Feuermale sind angeboren und nur schwer von Hämangiomen zu unterscheiden – auch bekannt als „Blutschwämmchen“ oder „Erdbeerflecke“. Dabei handelt es sich um gutartige Wucherungen der Blutgefäße.
Häufigkeit und Verlauf
Manche Arten von Muttermalen sind weit verbreitet, andere kommen seltener vor. Das hängt auch von der Hautfarbe ab: Menschen mit hellerer Haut haben oft kleine, dunkle Pigmentmale. Fachleute gehen davon aus, dass jeder hellhäutige Mensch etwa 20 solcher Muttermale hat. Auch bis zu 40 solcher Male am Körper gelten noch als normal.
Bei Menschen mit dunklerer Haut sind Pigmentmale hingegen seltener. Bei ihnen und bei Menschen asiatischer Abstammung ist ein angeborenes dunkles, grau-bläuliches Muttermal im Steißbereich sehr häufig, das in der Regel mit den Jahren verschwindet.
Ein Muttermal kann von Geburt an zu sehen sein oder erst im Laufe des Lebens erscheinen. Manche verblassen oder verschwinden mit der Zeit – andere bleiben bestehen.
Diagnose
Ein Muttermal oder Leberfleck fällt beim Betrachten der Haut auf. Wer wissen möchte, um welche Art es sich genau handelt, kann ärztlichen Rat einholen. Hautmale werden ohnehin kontrolliert, wenn man die Hautkrebs-Früherkennung (Hautkrebs-Screening) in Anspruch nimmt. Die Kosten dafür werden für gesetzlich Versicherte ab 35 Jahren alle zwei Jahre von den Krankenkassen übernommen.
Ärztlicher Rat ist vor allem dann wichtig, wenn ein Muttermal
- wächst,
- seine Form oder Farbe verändert,
- verkrustet und Schorf bildet,
- juckt oder
- ohne Verletzung ab und zu blutet.
Solche Veränderungen können auf Hautkrebs hinweisen. Auch Muttermale, die sich nicht verändern, aber zum Beispiel durch eine ungleichmäßige Form, einen ausgefransten Rand oder erhabene Stellen auffallen, sollte man rasch ärztlich abklären lassen.
Die Ärztin oder der Arzt schaut sich die Hautstelle genau an und tastet sie ab. Auch die benachbarten Körperregionen werden manchmal abgetastet. Meist wird im Rahmen der Untersuchung die gesamte Haut gründlich angeschaut. Manchmal drückt die Ärztin oder der Arzt ein durchsichtiges Plättchen (Glasspatel) auf das Muttermal – verblasst es dabei, ist es wahrscheinlich aus Blutgefäßen entstanden.
Um die Oberfläche eines Muttermals genau betrachten zu können, wird eine spezielle Lupe (Dermatoskop) verwendet. Manche dieser Geräte können auch Bilder aufnehmen – so kann die Ärztin oder der Arzt bei späteren Kontrolluntersuchungen sehen, ob sich das Muttermal verändert hat.
Wurde ein Muttermal wegen Krebsverdacht entfernt, wird das entnommene Gewebe unter dem Mikroskop genau untersucht. So kann man feststellen, ob es sich wirklich um Krebs handelt und ob alle bösartigen Zellen entfernt wurden.
Folgen
Ist ein Muttermal ganz oder teilweise erhaben, kann es versehentlich aufgekratzt, abgescheuert oder sogar abgerissen werden – besonders, wenn es in einer Hautfalte oder an einer beanspruchten Hautstelle wie der Handinnenfläche sitzt. Sitzt das Muttermal am Kopf, bleibt man vielleicht mit Kamm oder Bürste daran hängen. Oder man verletzt es beim Rasieren. Ein verletztes Muttermal heilt – genau wie Haut an anderen Stellen – meist von allein wieder ab. Die Wunde kann aber schmerzen, Schorf bilden oder sich entzünden. Je nach Tiefe und Größe der Verletzung können Narben zurückbleiben, die das Muttermal nach dem Abheilen anders aussehen lassen.
In der Regel haben Muttermale keine ernsten Folgen. Bei manchen ist aber das Risiko erhöht, dass sich ein schwarzer Hautkrebs entwickelt:
- bei angeborenen, sehr großen Pigmentmalen ab 20 Zentimetern Durchmesser,
- bei sogenannten dysplastischen Nävi, deren Zellen ähnliche Eigenschaften wie Krebszellen haben, und
- wenn sich – etwa aufgrund vieler Sonnenbrände in der Jugend – im Laufe des Lebens viele Muttermale auf der Haut gebildet haben.
Dann lässt man die Haut am besten regelmäßig ärztlich kontrollieren.
Vorbeugung
Dass bereits bei der Geburt angelegte Muttermale in den ersten Lebensjahrzehnten zu sichtbaren Flecken werden, lässt sich nicht verhindern.
Vorbeugen kann man aber sogenannten erworbenen Muttermalen, die vor allem entstehen, wenn man häufig ungeschützt der Sonne ausgesetzt ist. Je mehr solcher Muttermale man hat, desto höher ist auch das Risiko, schwarzen Hautkrebs zu bekommen. Auch das Risiko für weißen Hautkrebs ist durch zu viel UV-Strahlung erhöht. Ausreichender UV-Schutz ist deshalb wichtig – zum Beispiel, indem man in der Mittagszeit die Sonne meidet, ansonsten eine Kopfbedeckung und schützende Kleidung trägt sowie Sonnencreme benutzt und auf den Besuch von Solarien verzichtet.
Behandlung
Ein Muttermal oder Leberfleck muss nicht behandelt werden. Wer sich aber daran stört, hat verschiedene Möglichkeiten: Mit Make-up lassen sich Muttermale zeitweise abdecken, mit einem kleinen Eingriff können sie dauerhaft entfernt werden. Man sollte ein Muttermal aber niemals selbst entfernen.
Rein kosmetische Behandlungen muss man selbst bezahlen. Lässt man ein Muttermal entfernen, bei dem ein erhöhtes Krebsrisiko besteht, übernimmt die Krankenkasse die Kosten.
Weitere Informationen
Die Hausarztpraxis oder Fachärztinnen und -ärzte für Hauterkrankungen (Dermatologie) sind geeignete Anlaufstellen, wenn man wegen eines Muttermals oder Leberflecks ärztlichen Rat braucht. Informationen zur Gesundheitsversorgung in Deutschland helfen dabei, sich im Gesundheitssystem zurechtzufinden und eine passende Arztpraxis zu finden. Mit dieser Frageliste kann man sich auf den Arztbesuch vorbereiten.
Muttermal oder Melanom – woran lässt sich Hautkrebs erkennen?
Es ist ratsam, jeden neu entdeckten Fleck genauer anzuschauen. Das gilt auch, wenn sich ein altbekanntes Muttermal verändert.
Ein Melanom lässt sich manchmal schwer von einem harmlosen Muttermal unterscheiden. Folgende Warnzeichen – oft in der sogenannten ABCDE-Regel zusammengefasst – können auf Hautkrebs hindeuten:
- A (Asymmetrie): Der Fleck hat eine ungleichmäßige, nicht symmetrische Form.
- B (Begrenzung): Er hat einen ausgefransten, zackigen oder unscharfen Rand, sodass sich nicht gut erkennen lässt, wo er aufhört und die gesunde Haut anfängt.
- C (Colorierung): Der Fleck ist anders gefärbt als die sonstigen Muttermale, zum Beispiel besonders dunkel, oder hat mehrere Farben, etwa hell- und dunkelbraune Töne, schwarze oder rötliche Stellen.
- D (Durchmesser): Er hat einen Durchmesser von 5 Millimetern oder mehr.
- E (Entwicklung): Der Fleck wächst, verändert seine Farbe oder fängt an zu bluten, verschorft oder juckt. „E“ steht aber auch für „erhaben“ – die Stelle fällt auf, weil sie etwas höher als die umgebende Haut ist.
Wer solche Warnzeichen an einem Hautmal entdeckt, sollte es von einer Hautärztin oder einem Hautarzt untersuchen lassen.
Welche Muttermale erhöhen das Krebsrisiko?
Das Risiko für schwarzen Hautkrebs ist erhöht bei
- vielen Muttermalen aufgrund von zu viel UV-Strahlung, zum Beispiel durch Sonnenlicht oder im Solarium,
- sogenannten atypischen oder dysplastischen Muttermalen und bei
- sehr großen Muttermalen von mehr als 20 Zentimetern Durchmesser.
Viele Muttermale aufgrund von zu viel UV-Strahlung
Muttermale sind häufig bereits bei der Geburt angelegt – auch wenn sie sich erst später ausbilden. Es gibt aber auch sogenannte erworbene Muttermale. Sie sind nicht angeboren, sondern entstehen vor allem, wenn man häufig ungeschützt der UV-Strahlung der Sonne ausgesetzt ist. Je mehr erworbene Muttermale man hat, desto höher ist auch das Risiko für schwarzen Hautkrebs. Deshalb ist es wichtig, sich vor zu viel UV-Strahlung zu schützen.
Gut zu wissen:
Konsequenter Sonnenschutz ist übrigens auch wichtig, um sich vor weißem Hautkrebs zu schützen. Denn zu viel UV-Strahlung erhöht auch das Risiko, an dieser Hautkrebsart zu erkranken.
Atypische oder dysplastische Muttermale
Sogenannte atypische Muttermale sind gutartig, ähneln aber Melanomen – zum Beispiel sind sie ausgefranst oder auffällig gefärbt. „Dysplastisch“ bedeutet, dass ihre Zellen Eigenschaften haben, die man auch bei Krebsvorstufen findet. Das lässt sich allerdings nur feststellen, wenn das Muttermal entfernt und unter dem Mikroskop untersucht wird.
Fachleute gehen davon aus, dass das Krebsrisiko erhöht ist, wenn man atypische oder dysplastische Muttermale hat. Der Krebs muss dann aber nicht zwingend in einem dieser Muttermale entstehen. Wie wahrscheinlich es ist, dass sie irgendwann zu einem schwarzen Hautkrebs führen, lässt sich nicht genau sagen. Als besonders hoch gilt das Krebsrisiko aber, wenn man aufgrund einer Erbgutveränderung viele dysplastische Muttermale hat. Man spricht dann von einem Nävus-Dysplasie-Syndrom. Dabei sind mehr als 10, manchmal sogar mehr als 100 dysplastische Muttermale über den Körper verteilt.
Menschen mit diesem Syndrom oder einem aus anderen Gründen erhöhten Hautkrebs-Risiko wird empfohlen, ihre Haut regelmäßig ärztlich kontrollieren zu lassen. Fallen dabei Veränderungen einzelner Muttermale auf, werden sie operativ entfernt.
Sehr große Muttermale
Dass in einem gewöhnlichen Leberfleck ein schwarzer Hautkrebs entsteht, kommt selten vor. Bei angeborenen, sehr großen Muttermalen kann dies aber häufiger passieren.
Fachleute gehen davon aus, dass das Risiko erhöht ist, wenn das Muttermal mehr als 20 Zentimeter Durchmesser hat. Ein besonders hohes Risiko haben sogenannte Riesen-Nävi mit mehr als 40 Zentimetern Durchmesser – so große Muttermale sind aber sehr selten.
Große angeborene Muttermale werden meist vorsichtshalber entfernt. Bei Kindern ist dafür eine Vollnarkose nötig. Mit dem Eingriff kann auch gewartet werden, bis das Kind etwas älter ist und eine örtliche Betäubung ausreicht. Das Muttermal wird bis dahin engmaschig kontrolliert.
Mehr Wissen
Quellen
American Academy of Dermatology Association (AAD). Moles. 2023.
Bendick C. Besonderheiten der nichtweißen Haut. In: Braun-Falco's Dermatologie, Venerologie und Allergologie. Berlin: Springer; 2017.
British Association of Dermatologists (BAD). Melanozytic naevi (pigmented moles). 2021.
Leitlinienprogramm Onkologie (Deutsche Krebsgesellschaft, Deutsche Krebshilfe, AWMF). Prävention von Hautkrebs (S3-Leitlinie). AWMF-Registernr.: 032-052OL. 2021.
Moll I. Duale Reihe Dermatologie. Stuttgart: Thieme; 2016.
Pschyrembel Online. 2023.
Tronnier M. Melanotische Flecke und melanozytäre Nävi. In: Braun-Falco's Dermatologie, Venerologie und Allergologie. Springer; 2018.
Williams H, Bigby M, Herxheimer A et al. Evidence-Based Dermatology. Hoboken: Wiley; 2014.