Parkinson

Einleitung
Bei der tiefen Hirnstimulation (THS) senden 1 oder 2 ins Gehirn eingesetzte Elektroden elektrische Impulse an Nervenzellen, die bestimmte Bewegungen beeinflussen. Dies kann Parkinson-Beschwerden lindern. Ein solcher „Hirnschrittmacher“ kann aber auch Nebenwirkungen haben und eignet sich nur für bestimmte Menschen mit Parkinson.
Parkinson wird in der Regel mit Medikamenten behandelt. Sie wirken in den ersten Jahren der Erkrankung meist sehr gut, später lässt ihre Wirkung jedoch nach. Dies macht sich vor allem durch Bewegungsstörungen bemerkbar: Phasen der Muskelsteifheit wechseln sich mit Phasen ab, in denen es zu unkontrollierten Bewegungen kommt. Auch anhaltendes Zittern (Tremor) kann auftreten. Wenn diese Beschwerden trotz Medikamenten sehr belastend sind, wird unter Umständen eine tiefe Hirnstimulation (umgangssprachlich: Hirnschrittmacher) angeboten. Sie kann die Beschwerden lindern, die Krankheit aber nicht heilen. Die Hirnelektroden werden nur in spezialisierten Kliniken eingesetzt (implantiert).
Symptome
Die Parkinson-Krankheit kann sich auf sehr verschiedene Weise äußern. Die typischen Symptome sind:
- Bewegungsarmut (Akinesie): Es sind nur noch langsame Bewegungen möglich. Zum Beispiel wird der Gang sehr zögerlich, mit kurzen, kleiner werdenden Schritten. Es fällt schwer, Bewegungen in Gang zu setzen – so will beim Laufen besonders der erste Schritt oft nicht gelingen. Einmal in Bewegung, wird es auch schwieriger, die Bewegung zu stoppen, also beispielsweise auf Kommando stehenzubleiben. Das Mitschwingen der Arme beim Gehen verschwindet mit Fortschreiten der Erkrankung. Handgriffe und Tätigkeiten, die etwas Geschick erfordern, wie etwa das Zubinden von Schuhen, werden ebenfalls immer schwieriger. Weil die Beweglichkeit der Gesichtsmuskeln abnimmt, erscheint das Gesicht mit der Zeit maskenartig. Das Sprechen wird leise und monoton, auch das Schlucken fällt schwer.
- Muskelsteife (Rigor): Vor allem die Arme, die Beine und der Hals können dauerhaft steif und angespannt sein. Arme und Beine lassen sich meist auch durch eine zweite Person nur gegen einen Widerstand oder gar nicht bewegen und versteifen sich bei solchen Versuchen sogar noch stärker. Die übermäßige Anspannung führt oft zu Muskelschmerzen.
- Zittern in Ruhe (Ruhetremor): Dieses Zittern tritt bei den meisten Menschen mit einer Parkinson-Krankheit auf. Es nimmt bei Bewegung ab. Besonders häufig zittern die Hände. Dadurch wird die Schrift kleiner und undeutlicher.
Wegen dieser Symptome wurde Parkinson früher auch Schüttellähmung genannt.
Oft machen sich die Symptome auf einer Körperseite stärker bemerkbar. Mögliche weitere Krankheitsfolgen sind zum Beispiel Blasen- und Verdauungsstörungen, Kreislaufprobleme, Probleme beim Sprechen, eine erhöhte Talgproduktion der Haut, Konzentrationsstörungen sowie Depressionen.
Ursachen
Je nach Ursache werden verschiedene Formen der Erkrankung unterschieden. Am häufigsten ist das sogenannte idiopathische Parkinson-Syndrom. „Idiopathisch“ bedeutet, dass keine Ursache gefunden werden kann. Bei der Parkinson-Krankheit werden Nervenzellen im Gehirn geschädigt, die den Botenstoff Dopamin produzieren. Das Dopamin sorgt unter anderem dafür, dass elektrische Impulse vom Gehirn über die Nerven zu den Muskeln übertragen werden. Auf diese Weise werden zum Beispiel Bewegungen gesteuert. Die Zerstörung der Zellen beeinträchtigt die Fähigkeit, Bewegungen in Gang zu setzen oder zu koordinieren. Es kann zu Problemen mit dem Gleichgewicht kommen, was das Risiko für Stürze und Knochenbrüche erhöht.
Parkinson-Beschwerden können zudem die Folge anderer Erkrankungen des Nervensystems wie beispielsweise einer Demenz sein. Auch Entzündungen, Tumoren oder Medikamente wie Psychopharmaka können solche Beschwerden verursachen.
Häufigkeit
Im Bevölkerungsdurchschnitt haben etwa 1 bis 2 von 1000 Menschen die Parkinson-Krankheit. Sie tritt meist erst nach dem 50. Lebensjahr auf. Im Alter ist die Erkrankung deutlich häufiger: Ab 70 Jahren sind etwa 20 von 1000 Menschen betroffen. Männer erkranken etwas häufiger als Frauen.
Verlauf
Lange bevor die Parkinson-Krankheit diagnostiziert wird, kann es erste Anzeichen geben. Sie werden oft gar nicht bemerkt oder als normale Alterserscheinung gesehen. Typischerweise lässt zum Beispiel die Feinmotorik nach und die Schrift verändert sich. Manchmal schwindet das Rhythmusgefühl, oder die Arme schwingen beim Gehen nicht mehr mit. Bei vielen Menschen wird der Gesichtsausdruck starrer. Oft kommt es zu Verstopfung, Schlafproblemen oder Stimmungsschwankungen. Viele erleben, dass ihr Geruchssinn abnimmt oder ganz verschwindet.
Es ist nicht ungewöhnlich, dass mehrere Jahre zwischen den ersten Parkinson-Anzeichen und einer Diagnose vergehen. Wie die Erkrankung verläuft, ist ganz unterschiedlich.
Die Beschwerden nehmen meist schleichend zu. Mit der Zeit verstärken sich Bewegungsarmut, Muskelsteifheit und Zittern. Im Frühstadium können Medikamente die Beschwerden meist deutlich bessern oder sogar zum Verschwinden bringen.
Nach etwa 5 bis 10 Jahren verstärken sich die Symptome oft wieder. Das liegt daran, dass die Gehirnzellen durch das Fortschreiten der Erkrankung weiter geschädigt werden. Die Wirkung der Medikamente reicht dann nicht mehr aus und schwankt stark. Die Beschwerden wechseln zwischen extremer Bewegungsarmut und normaler Beweglichkeit. Dies wird „Off-“ beziehungsweise „On-Phase“ genannt. Es kann auch zu unwillkürlichen Bewegungen kommen, wie Schlenkern der Arme, Schmatzen oder ruckartigen Bewegungen. Zusätzliche Beschwerden wie Sprachstörungen, Gedächtnisprobleme, Blasenstörungen, Halluzinationen oder Depressionen können folgen. Einige Betroffene entwickeln eine Demenz.
Im Spätstadium brauchen Menschen mit Parkinson Unterstützung bei vielen Alltagsaktivitäten wie Essen und Trinken, Aufstehen und Herumgehen, Anziehen und Körperpflege. Bewegungen fallen ihnen immer schwerer, manche sprechen sehr leise oder haben Schluckstörungen.
Diagnose
Die Ärztin oder der Arzt stellt die Diagnose meist nach körperlichen Untersuchungen und einem ausführlichen Gespräch über die Beschwerden und die bisherige Krankheitsgeschichte. Es kann hilfreich sein, wenn Angehörige an dem Gespräch teilnehmen, da ihnen manchmal Beschwerden oder Einschränkungen auffallen, die man selbst nicht bemerkt. Zusätzlich zu einer allgemeinen körperlichen Untersuchung testet die Ärztin oder der Arzt die Reflexe, Empfindlichkeit (zum Beispiel gegenüber Schmerz oder Druck) und Beweglichkeit – beispielsweise, ob sich die Gelenke normal bewegen lassen oder die Muskeln Widerstand leisten.
Um die Diagnose zu sichern, wird manchmal der sogenannte L-Dopa-Test gemacht. Dazu nimmt man das Medikament L-Dopa (Levodopa) ein und schaut, ob die Beschwerden abnehmen. Tritt rasch eine Besserung ein, spricht das für Parkinson.
Gerade im Frühstadium ist die Parkinson-Krankheit nicht immer gut von anderen Erkrankungen zu unterscheiden. Dann ist es sinnvoll, den Verlauf der Beschwerden eine Weile zu beobachten. Vor allem um andere Erkrankungen auszuschließen, wird manchmal auch eine Computertomografie (CT) oder eine Kernspintomografie (MRT) durchgeführt.
Behandlung
Am Anfang der Erkrankung – wenn die Beschwerden nicht belastend sind – ist unter Umständen noch keine Behandlung nötig. Nehmen die Beschwerden zu, können Medikamente helfen, die das fehlende Dopamin ersetzen. Dadurch lassen sich die Symptome oft lindern. Da die Medikamente das Fortschreiten der Krankheit aber nicht aufhalten können, reicht ihre Wirkung mit der Zeit nicht mehr aus. Deshalb müssen Art und Dosierung der Mittel immer wieder angepasst werden. Damit sie gleichmäßig wirken, kann eine Medikamentenpumpe eingesetzt werden. Sie gibt den Wirkstoff entweder unter die Haut oder direkt in den Dünndarm ab.
Im Rahmen einer begleitenden Ergotherapie werden Alltagsbewegungen und -tätigkeiten geübt. Die eingeschränkte Bewegungsfähigkeit führt dazu, dass die Muskelkraft abnimmt. Bewegungsübungen und Sport sollen helfen, dies auszugleichen und die Beweglichkeit und Koordination zu verbessern. Wenn die Stimme leiser und die Sprache undeutlicher wird, kann auch eine Sprachtherapie (logopädische Therapie) infrage kommen.
Manchen Menschen, deren Beschwerden sich durch Medikamente nicht ausreichend bessern, wird eine tiefe Hirnstimulation angeboten. Dazu ist eine Operation erforderlich, bei der Elektroden in bestimmte Bereiche des Gehirns eingesetzt werden. Diese geben kontinuierlich elektrische Reize ab, die die Muskelaktivität beeinflussen.
Leben und Alltag
Die Parkinson-Krankheit wirkt sich auf viele Lebensbereiche aus – ob Beruf, Partnerschaft und Familie oder Freizeitaktivitäten. Auch wenn sich der Alltag im Frühstadium der Erkrankung nur wenig verändert: Viele Betroffene haben Angst, mit der Zeit unselbstständig und pflegebedürftig zu werden. Es kann aber gelingen, noch lange ein Leben zu führen, das durch die Krankheit nicht allzu sehr beeinträchtigt ist.
Dennoch ist es sinnvoll, sich auf die Zeit einzustellen, in der zunehmend Unterstützung nötig wird. Sehr wichtig ist eine gute ärztliche Begleitung. Den meisten Menschen gelingt es zudem besser, mit ihrer Erkrankung umzugehen, wenn sie sich nicht zurückziehen, sondern von Anfang an mit anderen austauschen. Wichtig ist auch, Angehörige, Freundinnen, Freunde und Bekannte mit einzubinden, wenn im Alltag Hilfe nötig ist.
Viele Menschen mit Parkinson berichten, dass es ihnen guttut, so weit wie möglich aktiv zu bleiben. Entscheidend ist, die eigenen Grenzen zu erkennen und körperliche Bewegung, Alltagsaktivitäten und berufliche Tätigkeiten immer wieder an die eigenen Möglichkeiten anzupassen.
Weitere Informationen
Die Hausarztpraxis ist meist die erste Anlaufstelle, wenn man krank ist oder bei einem Gesundheitsproblem ärztlichen Rat braucht. In unserem Thema „Gesundheitsversorgung in Deutschland“ informieren wir darüber, wie man die richtige Praxis findet – und mithilfe unserer Frageliste möchten wir dabei helfen, sich auf den Arztbesuch vorzubereiten.
Für Menschen mit Parkinson gibt es in Deutschland zahlreiche Angebote zur Unterstützung. Dazu gehören Selbsthilfegruppen und Beratungsstellen. Eine Liste von Anlaufstellen hilft, passende Angebote zu finden und zu nutzen.
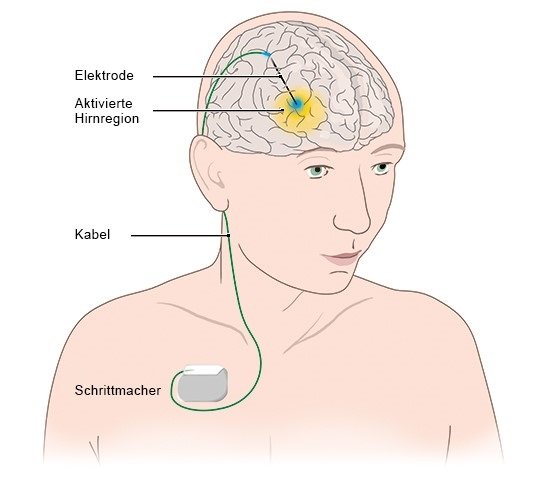
Was ist eine tiefe Hirnstimulation?
Bei einer Operation werden 1 oder 2 Elektroden an den äußeren Enden unter der Kopfhaut befestigt und durch die Schädeldecke tief in das Gehirn eingeführt. Über die Elektroden sendet das Gerät regelmäßig schwache Stromstöße (elektrische Impulse) an ganz bestimmte Zentren im Gehirn – deshalb der Name „tiefe Hirnstimulation“. Die Elektroden sind über feine, unter der Haut liegende Kabel mit dem eigentlichen „Schrittmacher“ verbunden. Dieser Schrittmacher wird beispielsweise unter der Haut am Schlüsselbein eingesetzt.
Über bestimmte Regelkreise im Gehirn beeinflussen die Impulse die Muskelaktivität und können dadurch auch die Bewegungsfähigkeit verbessern. Wie die tiefe Hirnstimulation genau wirkt, ist bislang aber noch ungeklärt. Man geht davon aus, dass sie das Zusammenspiel verschiedener Gehirnbereiche unterstützt.
Für wen kommt der Eingriff infrage?
Die tiefe Hirnstimulation eignet sich nur für bestimmte Menschen mit Parkinson. Von ihnen erhalten in Deutschland jedes Jahr einige Hundert einen Hirnschrittmacher.
Die wichtigste Voraussetzung ist, dass die Beschwerden trotz Medikamenten sehr belastend sind. Dazu gehören vor allem anhaltendes Zittern sowie der Wechsel zwischen unkontrollierten Bewegungen und Muskelsteifheit. Eine klare Altersgrenze gibt es zwar nicht – der Gesundheitszustand sollte aber so gut sein, dass der Eingriff nicht zu riskant ist. So sollten beispielsweise keine schweren Herz- oder Lungenkrankheiten bestehen. Bei psychischen Erkrankungen wie einer Psychose oder einer Demenz kommt eine tiefe Hirnstimulation ebenfalls nicht infrage.
Um zu klären, ob der Eingriff infrage kommt, sind zuerst verschiedene Untersuchungen nötig: eine allgemeine körperliche Untersuchung, eineKernspintomografie des Kopfes, Gedächtnistests und eine psychiatrische Untersuchung. Zudem wird mithilfe eines bestimmten Tests geprüft, wie gut bestimmte Parkinson-Medikamente wirken (L-Dopa-Test genannt). Dadurch kann der Effekt der tiefen Hirnstimulation abgeschätzt werden.
Die Ergebnisse der Untersuchungen bespricht man mit der Ärztin oder dem Arzt. Dabei werden auch die Chancen und Risiken eines Eingriffs abgewogen. Bei den Gesprächen sollten, wenn möglich, auch Angehörige dabei sein. Besonders wichtig ist es, die eigenen Erwartungen an den Eingriff zu klären und die Erfolgsaussichten realistisch einzuschätzen. Dies hilft, einer Enttäuschung vorzubeugen, falls die Hirnstimulation nicht so wirkt wie erhofft. Zu einer sorgfältigen Abwägung gehört auch, die Behandlungsalternativen zu besprechen.
Was passiert bei dem Eingriff?
Operiert wird in zwei Schritten, insgesamt dauert der Eingriff etwa 6 bis 8 Stunden. Davon ist man etwa 2 Stunden bei Bewusstsein.
Schritt 1: Einsetzen der Elektroden
Zunächst wird eine Computertomografie des Gehirns gemacht, um den Weg der Elektrode zum „Zielort“ festzulegen. Der „Zielort“ hängt davon ab, welche Beschwerden man hat.
Der Eingriff findet, wenn möglich, unter örtlicher Betäubung und einer leichten Narkose statt, sonst unter Vollnarkose. Während der Operation wird der Kopf in einer Halterung fixiert, damit er sich nicht bewegt. Die Kopfhaut wird teilweise oder ganz rasiert und an 1 oder 2 Stellen eingeschnitten. Dann werden 1 oder 2 kleine Löcher in die Schädeldecke gebohrt. Durch die Löcher wird jeweils eine Elektrode tief in das Gehirn eingeführt. Die äußeren Enden der Elektroden werden später am Schädel befestigt und liegen unter der Haut.
Kurz bevor die Elektrode den Zielort erreicht, wird die Narkose beendet, sodass man aufwacht und mit den Ärztinnen und Ärzten sprechen kann. Dies ist wichtig, weil die Wirkung der Elektroden getestet werden muss. Dazu werden Testimpulse gegeben und die Ärztin oder der Arzt überprüft, ob sich die Beschwerden dadurch bessern. Testimpulse können auch Nebenwirkungen auslösen wie Sprechstörungen, Muskelkrämpfe oder Kribbeln an den Händen. Je nach Reaktion werden die Elektroden verschoben, bis die beste Position gefunden ist.
Schritt 2: Einsetzen des Schrittmachers
Der Schrittmacher wird unter Vollnarkose unter die Haut implantiert – meist unterhalb des Schlüsselbeins. Danach werden die dünnen Verbindungskabel unter der Haut zu den Elektroden vorgeschoben und angeschlossen.
Das Einsetzen des Schrittmachers ist meist an einem Tag zusammen mit dem Einsetzen der Elektroden möglich. In manchen Kliniken wird der Schrittmacher 1 bis 2 Tage später implantiert.
Wie wird der Schrittmacher bedient?
Bei weiteren Untersuchungsterminen stellt die Ärztin oder der Arzt den Schrittmacher über ein Programmiergerät ein. Die elektrischen Impulse können verstärkt oder verringert werden.
Als Patientin oder Patient erhält man zudem ein eigenes kleines Handgerät, mit dem sich der Schrittmacher eigenständig an- und ausschalten und bis zu einem gewissen Grad steuern lässt. Die Elektroden und der Schrittmacher schränken im Alltag nur wenig ein. Man sollte aber Sportarten vermeiden, bei denen der Kopf stark erschüttert wird. Manche Menschen spüren den Schrittmacher unter der Haut des Schlüsselbeins, die meisten stört das jedoch nicht.
Technische Geräte beeinflussen den Schrittmacher normalerweise nicht. Man muss also keine Sorgen haben, dass sich die Impulse des Schrittmachers beispielsweise durch Handys oder Mikrowellen verändern. Auch die Sicherheitsscanner am Flughafen sind in der Regel unbedenklich. Dennoch wird bislang meist empfohlen, den Schrittmacher-Ausweis beim Sicherheitspersonal vorzuzeigen. Dann kann man mit dem Metalldetektor oder per Hand überprüft werden.
Allerdings sind Behandlungen oder Untersuchungen nicht oder nur eingeschränkt möglich, bei denen stärkere elektromagnetische Felder wirken. Dazu zählt beispielsweise dieKernspintomografie (MRT), die nur mit modernen Schrittmachern und in spezialisierten Zentren möglich ist. Von Behandlungen mit Tiefenwärme (zum Beispiel therapeutischer Ultraschall) wird grundsätzlich abgeraten.
Wie gut hilft die Behandlung gegen Parkinson-Beschwerden?
Studien zeigen, dass die Hirnstimulation Parkinson-Beschwerden lindern kann. Sowohl Steifheit als auch unkontrollierte Bewegungen nehmen ab – die Lebensqualität und die Selbstständigkeit nehmen zu. Das kann zum Beispiel bedeuten, dass Alltagstätigkeiten wie Körperpflege oder Kochen wieder einfacher werden – oder bestimmte Hobbys wieder möglich sind. Zudem erleichtert es sehr, wenn das Zittern abnimmt und die Krankheit dadurch weniger sichtbar ist. Ihr Fortschreiten wird dadurch aber nicht aufgehalten, deshalb können die Beschwerden nach einiger Zeit wieder zunehmen.
Ein Hirnschrittmacher kann Medikamente nicht ersetzen. Aber ihre Dosis kann verringert werden, wodurch es seltener zu Nebenwirkungen kommt.
Auf Sprechprobleme oder die Gedächtnisleistung hat die tiefe Hirnstimulation dagegen keinen oder nur wenig Einfluss. Bis der Hirnschrittmacher optimal eingestellt ist, dauert es einige Wochen oder Monate.
Bislang werden meist Menschen mit fortgeschrittenem Parkinson operiert, denen Medikamente kaum noch helfen. Mittlerweile gibt es aber auch erste Studien, die andeuten, dass auch eine frühzeitigere Hirnstimulation Parkinson-Beschwerden lindern kann.
Welche Nebenwirkungen hat die Hirnstimulation?
Zu Nebenwirkungen und Komplikationen kann es durch den Eingriff und auch später beim Betrieb des Hirnschrittmachers kommen.
Komplikationen durch den Eingriff
Bei etwa 2 von 100 Operationen kommt es zu einer Hirnblutung, die leicht bis schwer ausfallen kann. Es wird geschätzt, dass etwa 1 von 100 Operierten dauerhafte Folgeschäden wie Lähmungen oder Sprachstörungen durch den Eingriff davonträgt.
Nach der Operation kann es zu Problemen an den eingesetzten Elektroden und am Schrittmacher kommen. So kann eine Hirnelektrode verrutschen, der Schrittmacher kann aussetzen, außerdem sind Entzündungen oder Hautreizungen möglich. Solche Probleme gehen entweder von selbst wieder weg oder können weitere Behandlungen wie einen Austausch der Elektroden nötig machen. Je nach Studie traten sie bei etwa 5 bis 20 von 100 Patientinnen und Patienten auf.
Unerwünschte Wirkungen der Hirnstimulation
Es ist möglich, dass die Hirnstimulation Verhaltensänderungen wie einen gesteigerten Antrieb oder Stimmungsschwankungen bis hin zu Depressionen auslöst. Auch Bewegungsprobleme wie eine Verschlechterung des Ganges, Gleichgewichtsstörungen, eine verwaschene Sprache und vorübergehende Verwirrtheit können auftreten. Sie lassen sich oft durch eine veränderte Programmierung des Geräts oder eine Umstellung der Medikamente beheben. Manchmal sind solche Symptome aber auch Folgen der Parkinson-Erkrankung. Um sie von Nebenwirkungen der Hirnstimulation zu unterscheiden, ist eine sorgfältige Untersuchung wichtig.
Die Hirnstimulation kann auch das Empfinden, die Beziehungen und den Familienalltag beeinflussen. Neben positiven Auswirkungen sind auch belastende Situationen oder Konflikte möglich. Eine psychologische oder psychotherapeutische Begleitung kann dann sinnvoll sein.
Wenn die unerwünschten Folgen zu belastend sind, kann ein Hirnschrittmacher auch wieder entfernt werden.
Wie sieht die Nachsorge aus?
Nach der Operation bleibt man etwa zehn Tage in der Klinik. Danach schließt sich ein Aufenthalt in einer Rehaklinik an. Während der Rehabilitation werden die Einstellungen des Hirnschrittmachers solange angepasst, bis er die Parkinson-Beschwerden am besten lindert. Meist werden dann bereits die Medikamente neu angepasst. Zur Reha gehören außerdem Angebote wie Bewegungstherapie und Entspannungsverfahren.
Größere körperliche Anstrengungen sollten in den ersten Wochen nach der Operation vermieden werden – ebenso Schwimmen und Baden, um die Wundheilung nicht zu stören.
Zur Nachsorge gehören auch regelmäßige Untersuchungen: Alle 3 bis 6 Monate wird geprüft, wie sich die Parkinson-Beschwerden entwickeln und ob das Gerät einwandfrei funktioniert. Nach 3 bis 5 Jahren kann die Batterie des Schrittmachers nachlassen und muss gewechselt werden. Dies ist über einen kleinen Hautschnitt in örtlicher Betäubung möglich, die Elektroden im Gehirn müssen hierfür nicht neu gesetzt werden. Es gibt auch Geräte, die beispielsweise wöchentlich über ein Ladegerät aufgeladen werden.
Von der Klinik erhält man einen Implantatausweis, den man immer bei sich tragen sollte. Es ist zudem wichtig, medizinisches Personal wie Ärztinnen und Ärzte, Pflegekräfte sowie Physiotherapeutinnen und -therapeuten über das Implantat zu informieren.
Was Studien sagen
Erfahrungsberichte
Mehr Wissen
Extras
Quellen
Allen NE, Canning CG, Almeida LR et al. Interventions for preventing falls in Parkinson's disease. Cochrane Database Syst Rev 2022; (6): CD011574.
Clarke CE. Parkinson's disease. BMJ 2007; 335(7617): 441-445.
Deutsche Gesellschaft für Neurologie (DGN). Idiopathisches Parkinson-Syndrom (S3-Leitlinie, in Überarbeitung). AWMF-Registernr.: 030-010. 2016.
Gollan R, Ernst M, Lieker E et al. Effects of Resistance Training on Motor- and Non-Motor Symptoms in Patients with Parkinson's Disease: A Systematic Review and Meta-Analysis. J Parkinsons Dis 2022; 12(6): 1783-1806.
Lees AJ, Hardy J, Revesz T. Parkinson's disease. Lancet 2009; 373(9680): 2055-2066.
Muñoz-Vigueras N, Prados-Román E, Valenza MC et al. Speech and language therapy treatment on hypokinetic dysarthria in Parkinson disease: Systematic review and meta-analysis. Clin Rehabil 2021; 35(5): 639-655.
Suárez-Iglesias D, Santos L, Sanchez-Lastra MA et al. Systematic review and meta-analysis of randomised controlled trials on the effects of yoga in people with Parkinson's disease. Disabil Rehabil 2022; 44(21): 6210-6229.