Wirbelgleiten

Einleitung
Bei einem Wirbelgleiten kann eine Operation erwogen werden, wenn die Beschwerden über längere Zeit anhalten und den Alltag stark beeinträchtigen. Es ist aber nicht nachgewiesen, dass ein Eingriff besser hilft als konservative Behandlungen. Wer unsicher ist, kann eine zweite ärztliche Meinung einholen.
Beim Wirbelgleiten verschieben sich benachbarte Wirbel gegeneinander. Typischerweise tritt Wirbelgleiten an der Lendenwirbelsäule auf. Der verrutschte Wirbel kann den Wirbelkanal verengen, in dem Rückenmark, Nervenbahnen und Gefäße verlaufen. Werden dadurch Nerven gequetscht, kann dies zu Rückenschmerzen führen, die in das Gesäß oder die Beine ausstrahlen können. Auch Taubheitsgefühle und ein Kribbeln in den Beinen oder Füßen sind möglich.
Normalerweise wird Wirbelgleiten konservativ behandelt – etwa mit Physiotherapie und Schmerzmitteln. Eine Operation wird erst erwogen, wenn die Beschwerden sehr belastend sind und andere Behandlungen sie nicht ausreichend lindern. Da nicht gut in Studien untersucht ist, ob und wie gut eine Operation hilft, lohnt es sich, das Für und Wider sorgfältig zu prüfen. Denn ein Eingriff am Rücken hat auch verschiedene Risiken. Wer unsicher ist, kann eine unabhängige ärztliche Zweitmeinung einholen.
Gut zu wissen:
Diese Entscheidungshilfe kann dabei unterstützen, die verschiedenen Behandlungsmöglichkeiten bei einem Wirbelgleiten abzuwägen.
Symptome
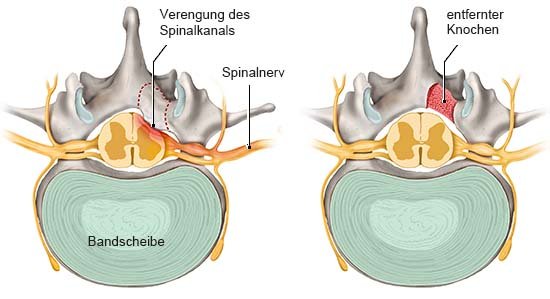
Wirbelgleiten tritt in der Regel zusammen mit einer Verengung des Wirbelkanals (Spinalkanalstenose) auf. Das führt nicht immer zu Beschwerden.
Wenn es zu Beschwerden kommt, dann sind das typischerweise Schmerzen im unteren Rücken, die in das Gesäß oder die Oberschenkel ausstrahlen – manchmal auch in die Unterschenkel oder Füße. Die Schmerzen können eine oder beide Seiten betreffen. Die Beine oder Füße können auch kribbeln oder sich taub anfühlen – etwa so wie eingeschlafene Gliedmaßen.
Manche Menschen haben eher leichte, andere sehr starke Schmerzen. Meist nehmen sie bei Bewegung oder Belastungen wie längerem Stehen zu und lassen in Ruhe nach. Sie können sich auch von Tag zu Tag unterscheiden.
Die Beschwerden können sehr belastend sein – vor allem, wenn die Beweglichkeit eingeschränkt ist, der Gang unsicherer wird oder gewohnte Tätigkeiten bei der Arbeit, im Haushalt und in der Freizeit schwerer fallen.
Bei bestimmten Anzeichen wie Lähmungserscheinungen, Schwäche in den Beinen, Taubheit im Dammbereich oder einer plötzlichen Störung der Blasen- oder Darmfunktion sollte man sofort ärztlichen Rat einholen. Denn sie können auf drohende Nervenschäden hinweisen, die eine unmittelbare Operation erfordern. Solche Notfälle sind sehr selten, erfordern aber schnelles Handeln.
Ursachen
Wirbelgleiten ist meist eine Folge altersbedingter (degenerativer) Veränderungen an den Bandscheiben und Wirbelgelenken: Mit den Jahren verlieren die Bandscheiben Flüssigkeit, werden spröde und rissig.
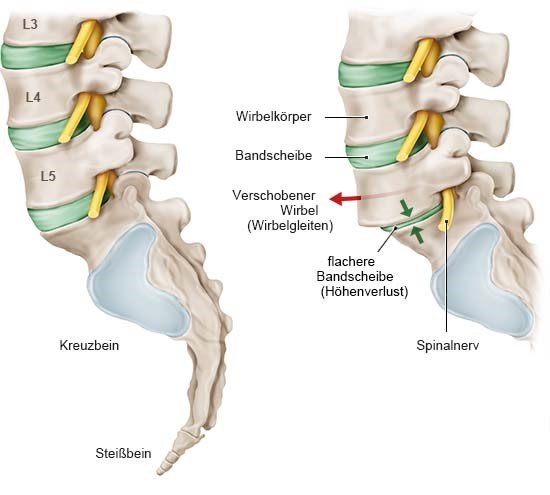
Dadurch können Wirbel verrutschen und in den Wirbelkanal hineinragen. Wirbelgleiten geht deshalb in der Regel mit einer Spinalkanalstenose einher – also einem verengten Wirbelkanal (auch Spinalkanal genannt). Im Wirbelkanal verlaufen das Rückenmark, Nervenbahnen und Gefäße. Die Nerven des Rückenmarks leiten Signale des Gehirns in alle Körperregionen weiter und melden Empfindungen wie Berührungen, Kälte, Wärme und Schmerzen an das Gehirn. Ist der Wirbelkanal verengt und drücken Knochen, Bänder oder die Bandscheibe auf die Nerven, kann das Beschwerden auslösen. Welche Veränderungen an der Wirbelsäule genau für die Probleme verantwortlich sind, ist aber oft schwer festzustellen.
Wenn die betroffenen Wirbel nicht nur verschoben sind, sondern sich auch hin- und herbewegen, spricht man von einem mobilen oder dynamischen Wirbelgleiten. Welche Rolle dies für die Beschwerden spielt, ist aber nicht abschließend geklärt – und es gibt auch keine einheitlichen Kriterien dafür, wann man von mobilem Wirbelgleiten sprechen sollte.
Häufigkeit und Verlauf
Wirbelgleiten tritt meist nach dem 60. Lebensjahr auf. In diesem Alter haben schätzungsweise 2 bis 4 von 100 Menschen Wirbelgleiten und Beschwerden. Bei den allermeisten Menschen mit Wirbelgleiten ist der Wirbel nur leicht verschoben.
Wie sich die Beschwerden typischerweise entwickeln, ist kaum erforscht. Eine größere Studie aus Deutschland weist darauf hin, dass sie bei Menschen mit Wirbelgleiten im Laufe der Jahre etwas abnehmen.
Diagnose
Um ein Wirbelgleiten und einen verengten Wirbelkanal zu erkennen, fragt die Ärztin oder der Arzt zunächst,
- wie sich die Schmerzen anfühlen,
- ob sie in die Beine ausstrahlen,
- wann sie auftreten und wann sie nachlassen (zum Beispiel beim Sitzen oder Vorbeugen und Abstützen des Oberkörpers) und
- ob außerdem Kribbeln, Taubheitsgefühle oder Gleichgewichtsstörungen auftreten.
Sie oder er fragt auch nach anderen Erkrankungen, nach Unfällen oder Operationen in letzter Zeit und danach, welche Medikamente man nimmt.
Anschließend schaut sich die Ärztin oder der Arzt den Gang an und macht verschiedene Tests. Das kann zum Beispiel ein Test sein, bei dem man im Stehen die Füße schließt, die Arme nach vorne streckt und für 10 Sekunden die Augen schließt. Verliert man dabei das Gleichgewicht, kann dies auf einen verengten Wirbelkanal hinweisen. Andere Tests geben zum Beispiel Hinweise auf Sinnesstörungen der Haut, die von den Nerven ausgehen – zum Beispiel taube Hautbereiche.
Durch bildgebende Untersuchungen wie ein Röntgenbild, eine Computertomografie (CT) oder eine Magnetresonanz-Tomografie (MRT) können verschobene Wirbel sichtbar gemacht werden. Ist auf den Bildern eine solche Veränderung zu sehen, bedeutet das allerdings nicht unbedingt, dass sie auch wirklich die Ursache der Schmerzen ist. Deshalb sind bildgebende Untersuchungen nicht immer hilfreich – und für die Behandlung oft auch gar nicht nötig. Denn wenn die Beschwerden mit Physiotherapie und Medikamenten behandelt werden sollen, richtet sich die Behandlung nach den konkreten Problemen und Symptomen – und nicht nach dem Ergebnis von bildgebenden Untersuchungen.
Bildgebung ist nötig, wenn Anzeichen für einen Notfall bestehen oder wenn es Hinweise auf eine andere Ursache für die Beschwerden gibt, wie zum Beispiel einen Wirbelbruch. Auch zur Vorbereitung einer Operation sind bildgebende Untersuchungen erforderlich.
Behandlung
Bei einem Wirbelgleiten ist es sinnvoll, so aktiv wie möglich zu bleiben. Aber auch Ruhepausen können bei Beschwerden Entlastung bringen. Das Ziel ist, zu einem guten Gleichgewicht zu finden – zum Beispiel, indem man sich Aufgaben in kleine Häppchen aufteilt oder zwischen leichteren und schwereren Aktivitäten wechselt. Auch entlastende Haltungen, die sich in der Physiotherapie erlernen lassen, erleichtern den Alltag.
Ein Wirbelgleiten wird vorrangig konservativ behandelt – also ohne Operation. Dazu gibt es verschiedene Möglichkeiten:
- schmerzstillende Medikamente: Sie können Schmerzen lindern und es erleichtern, aktiv zu bleiben. Meist werden entzündungshemmende Schmerzmittel wie zum Beispiel Diclofenac oder Ibuprofen empfohlen. Am besten nimmt man sie nur bei Bedarf und in der geringsten wirksamen Dosierung ein.
- manuelle Therapie und Physiotherapie: Studien zeigen, dass eine gezielte manuelle Therapie die Beschwerden zumindest für einige Wochen etwas lindern kann. Es gibt spezielle Techniken für die Behandlung eines verengten Wirbelkanals. Sie sollten mit Übungen zum Erhalt der allgemeinen Kraft, Stabilität und Beweglichkeit kombiniert werden.
- Rehasport und Funktionstraining: Die Ärztin oder der Arzt kann Rehasport zur Stärkung von Ausdauer und Kraft oder ein sogenanntes Funktionstraining (Gymnastik oder Wassergymnastik) verschreiben. Diese Kurse finden in Gruppen statt und werden physiotherapeutisch angeleitet.
- multimodale Behandlungsprogramme: Besonders wenn Beschwerden länger andauern, können solche Programme sinnvoll sein. Sie kombinieren mehrere Behandlungsansätze wie Bewegung, Entspannung und medizinische, physiotherapeutische sowie psychologische Therapien. Das Ziel ist, die Schmerzen zu lindern, aber auch den Umgang mit den Beschwerden im Alltag zu erleichtern.
- Operation: Führt eine Spinalkanalstenose mit Wirbelgleiten zu starken Beschwerden, die trotz konservativer Behandlungen über Monate andauern, kann eine Operation infrage kommen. Die Erfolgsaussichten sind aber begrenzt. Vor einem solchen Eingriff hat man das Recht auf eine zweite ärztliche Meinung einer Spezialistin oder eines Spezialisten. Wegen der Risiken einer Operation ist es sinnvoll, das Für und Wider sorgfältig abzuwägen. Die Entscheidungshilfen zu Operationen an der Wirbelsäule können dabei unterstützen.
Sehr selten kommt es zu einem Notfall, bei dem sofort operiert werden muss. Anzeichen dafür sind Lähmungserscheinungen oder Schwäche in beiden Beinen, ein Taubheitsgefühl im Dammbereich oder plötzliche Probleme mit dem Wasserlassen oder Stuhlgang. Dies sind Zeichen eines sogenannten Kauda-Syndroms, bei dem das Nervenbündel am Ende des Rückenmarks gequetscht wird. Wird es nicht rasch behandelt, drohen bleibende Nervenschäden.
Leben und Alltag
Wirbelgleiten und eine Spinalkanalstenose lassen sich nicht heilen. Auch wenn Rücken- und Beinschmerzen mal mehr, mal weniger stark sind, begleiten sie einen meist dauerhaft. Deshalb ist es sinnvoll, sich damit zu arrangieren, so gut es geht – und vorsichtig mit unrealistischen Heilungsversprechen zu sein. Denn gerade für Menschen mit chronischen Schmerz- und Nervenerkrankungen werden viele sinnlose Behandlungen angeboten, die teuer oder aufwendig sind, aber keinen nachgewiesenen Nutzen haben – und manchmal riskant sind.
Es gibt jedoch einiges, was man selbst tun kann. Viele Menschen finden es hilfreich, sich gut über die Erkrankung zu informieren und für sich herauszufinden, welche Aktivitäten häufig Beschwerden verursachen und welche entlasten. Dann lässt sich der Alltag entsprechend anpassen. Dazu gehört etwa, sich genügend Ruhepausen zu nehmen oder Unternehmungen eher kurzfristig zu planen, je nach Tagesform.
Bei starken, dauerhaften Schmerzen kann auch eine Verhaltenstherapie beim Umgang mit der Erkrankung helfen. Eine Alternative dazu sind digitale Gesundheitsanwendungen (DiGA): Das sind internetbasierte Behandlungen für Menschen mit chronischen Schmerzen, die auf verhaltenstherapeutischen Methoden basieren und ärztlich verschrieben werden können.
Weitere Informationen
Die Hausarztpraxis ist meist die erste Anlaufstelle, wenn man krank ist oder bei einem Gesundheitsproblem ärztlichen Rat braucht. Informationen zur Gesundheitsversorgung in Deutschland helfen dabei, sich im Gesundheitssystem zurechtzufinden und eine passende Arztpraxis zu finden. Mit dieser Frageliste kann man sich auf den Arztbesuch vorbereiten.
Für Menschen mit Rückenschmerzen gibt es in Deutschland zahlreiche Angebote zur Unterstützung. Dazu gehören Selbsthilfegruppen und Beratungsstellen. Eine Liste von Anlaufstellen hilft, passende Angebote zu finden.
Wann kommt eine Operation infrage?
Eine Operation kommt infrage, wenn
- die Beschwerden so stark sind, dass sie den Alltag einschränken,
- sie über viele Monate oder länger anhalten,
- konservative Behandlungen nicht ausreichend geholfen haben und
- eine bildgebende Untersuchung – meist eine Magnetresonanz-Tomografie (MRT) – Hinweise darauf liefert, dass ein verengter Wirbelkanal die Beschwerden verursacht.
Bei der Entscheidung für oder gegen eine Operation spielen auch die gesundheitlichen Voraussetzungen, das Alter, die berufliche und private Situation sowie die eigenen Wünsche und Erwartungen an die Operation eine Rolle.
Selten führt ein verengter Wirbelkanal zu einem Notfall, bei dem die Nerven im Wirbelkanal so stark blockiert sind, dass Lähmungserscheinungen auftreten oder die Blase oder der Darm nicht mehr richtig funktionieren (Kauda-Syndrom). Dann ist eine Operation unvermeidbar. Die meisten Operationen sind jedoch keine Notfälle, sondern haben das Ziel, Beschwerden im Alltag zu lindern.
Warum lässt sich schwer vorhersagen, ob eine OP erfolgreich sein wird?
Rückenoperationen haben insgesamt eher begrenzte Erfolgsaussichten. Ob ein Eingriff helfen wird, lässt sich vorab schwer sagen. Dafür gibt es verschiedene Gründe:
- Die Ursache der Beschwerden bleibt oft unklar. Denn Menschen mit Rückenbeschwerden haben meist mehrere (altersbedingte) Veränderungen an der Wirbelsäule – das zeigt zum Beispiel eine Studie aus Deutschland mit gut 3000 Teilnehmenden, die mittels Magnetresonanz-Tomografie (MRT) untersucht wurden. Bei 70 % wurde mehr als eine Veränderung gefunden.
- Eine im MRT festgestellte Auffälligkeit ist nicht unbedingt verantwortlich für die Beschwerden. Veränderungen der Wirbelsäule sind bei Menschen ohne Rücken- oder Beinschmerzen fast genauso häufig wie bei Menschen mit solchen Beschwerden: In einer großen Studie hatten 78 % der Menschen über 60 Jahre mit Beschwerden mindestens eine Auffälligkeit an der Wirbelsäule – aber auch 74 % der Menschen ohne Beschwerden.
- Wie die Verengung die Nerven genau beeinträchtigt, ist unklar. Einige Fachleute vermuten, dass kleine Gefäße an den Nervenwurzeln abgedrückt und die Nerven deshalb schlechter versorgt werden. Eine andere Theorie ist, dass der Blutabfluss über die Venen behindert wird und sich Stoffwechselprodukte ansammeln, die die Nerven schädigen. Weil die Wirbelsäule sehr kompliziert ist, kann man sie nicht einfach reparieren wie eine kaputtes Maschinenteil.
- Bei chronischen Schmerzen können auch andere Faktoren eine Rolle spielen, etwa eine gestörte Schmerzverarbeitung im Gehirn. Psychische Aspekte wie Ängste beeinflussen die Schmerzwahrnehmung ebenfalls. Auf solche Ursachen wirkt eine Operation nicht.
Welche Operationstechniken gibt es?
Bei einem Wirbelgleiten kommen zwei Operationstechniken infrage:
- Dekompression: Hierbei werden Knochen und Bänder entfernt, die den Wirbelkanal verengen und auf die Nerven drücken. Es gibt verschiedene Verfahren, die sich darin unterscheiden, welche Strukturen entfernt werden – zum Beispiel der gesamte Wirbelbogen oder nur Teile davon. Da Knochen und Bänder wichtig für die Stabilität und Beweglichkeit der Wirbelsäule sind, wird bei einer Operation so wenig wie möglich davon entfernt.
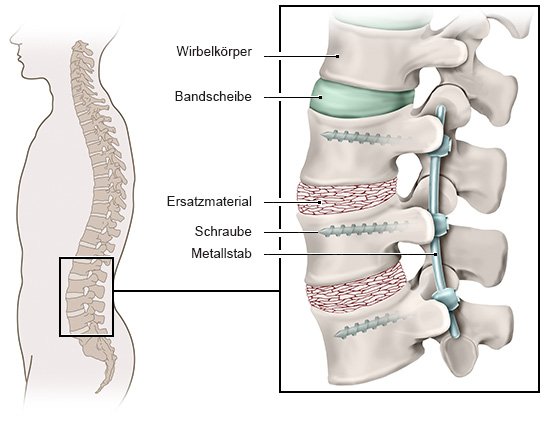
- Stabilisierung (auch Fusion, Versteifung oder Spondylodese genannt): Sie wird manchmal zusätzlich zur Dekompression gemacht - vor allem, wenn der verschobene Wirbel sich hin- und herbewegt (mobiles oder dynamisches Wirbelgleiten). Bei einer Fusion verbindet die Chirurgin oder der Chirurg die betroffenen Wirbelkörper mit Schrauben und Stäben so miteinander, dass sie fest in ihrer Position bleiben. Ist die Bandscheibe beschädigt, wird sie entfernt und der Raum zwischen den Wirbeln mit Knochen oder Titan-Implantaten ausgefüllt. Nach einer Versteifung ist ein um 1 bis 2 Tage längerer Krankenhausaufenthalt nötig.
Bei einer Wirbelkörperfusion nimmt die Beweglichkeit der verschraubten Wirbelkörper ab. Im Alltag fühlen sich die meisten Menschen dadurch aber wenig beeinträchtigt, da zum Beispiel beim Bücken ein Großteil der Beweglichkeit aus der Hüfte kommt.
Andere Operationsverfahren wie eine sogenannte dynamische Stabilisierung und künstliche Platzhalter (interspinöse Spreizer) werden bei einem Wirbelgleiten kaum eingesetzt. Sie werden in medizinischen Leitlinien derzeit nicht empfohlen.
Wird offen oder endoskopisch operiert?
Eine Dekompression mit oder ohne Versteifung ist als offene, mikrochirurgische oder endoskopische Operation möglich:
- offene Operation: Bei der offenen Operation blickt die Chirurgin oder der Chirurg durch den Hautschnitt direkt auf die Operationsstelle. Hierfür wird manchmal ein Operationsmikroskop zur Hilfe genommen (mikrochirurgische Dekompression). Die Operation erfordert eine Vollnarkose und einen Krankenhausaufenthalt von einigen Tagen. Zu den Risiken des Eingriffs gehören Blutungen, Nervenverletzungen und Infektionen. Eine Vollnarkose kann zu Komplikationen wie Atem- oder Kreislaufstörungen führen.
- endoskopische Operation: Bei einem endoskopischen Eingriff – auch Schlüssellochchirurgie (minimalinvasiv) genannt – wird nur ein kleiner Schnitt von bis zu einem Zentimeter Länge gemacht. Durch den Hautschnitt wird ein Endoskop bis zur Operationsstelle vorgeschoben. Über diesen Zugang werden sehr kleine Instrumente unter Röntgenkontrolle eingeführt und bedient. Der kleinere Schnitt soll eine schnellere Genesung ermöglichen und Operationsnarben vermeiden, die ihrerseits Beschwerden verursachen können. Aber auch hier gehören Blutungen, Nervenverletzungen und Entzündungen zu den Risiken des Eingriffs.
Wie gut hilft eine Operation?
Welche Erfolgsaussichten Operationen zur Entlastung des Wirbelkanals haben, ist nur in wenigen aussagekräftigen Studien untersucht worden. Zusammenfassend lässt sich daraus Folgendes schließen:
- Es ist unklar, ob eine Operation bei einer Spinalkanalstenose mit Wirbelgleiten hilft, da aussagekräftige Studien zu dieser Frage fehlen.
- Ob eine Operation oder eine konservative Behandlung mit Physiotherapie und Medikamenten besser hilft, ist unklar. Studien zeigen widersprüchliche Ergebnisse.
- In der Regel hat es keine Vorteile, zusätzlich zu einer Dekompression die betroffenen Wirbelkörper zu stabilisieren.
- Ob eine Wirbelkörperfusion speziell Menschen mit mobilem Wirbelgleiten helfen kann, ist unklar, da an bisherigen Studien nur wenige Betroffene teilnahmen.
Welche Risiken hat eine Operation?
Während der Operation können die Rückenmarkshäute verletzt werden, was zu weiteren Problemen oder Beschwerden führen kann. Andere mögliche Komplikationen sind Infektionen, Wundheilungsprobleme und ein Herzinfarkt. Wenn es während des Eingriffs zu einem starken Blutverlust kommt, kann eine Bluttransfusion erforderlich werden.
In einer großen Studie wurde untersucht, wie häufig Menschen nach einer Operation wegen einer Komplikation ins Krankenhaus mussten. Dies waren
- nach einer Dekompression 6 bis 7 von 100 Personen (davon hatten 1 bis 2 lebensbedrohliche Komplikationen) und
- nach einer Versteifung 9 bis 10 von 100 Personen (davon hatten 3 bis 4 lebensbedrohliche Komplikationen).
Das Risiko für Komplikationen ist also größer, wenn zusätzlich zur Dekompression Wirbel versteift werden. Auch das Alter und der allgemeine Gesundheitszustand beeinflussen das Risiko für Komplikationen.
Nur äußerst selten werden Nerven bei einer Operation so schwer verletzt, dass es zu einer Lähmung kommt.
Extras
Quellen
Ammendolia C, Hofkirchner C, Plener J et al. Non-operative treatment for lumbar spinal stenosis with neurogenic claudication: an updated systematic review. BMJ Open 2022; 12(1): e057724.
Ammendolia C, Schneider M, Williams K et al. The physical and psychological impact of neurogenic claudication: the patients' perspectives. J Can Chiropr Assoc 2017; 61(1): 18-31.
Deutsche Gesellschaft für Neurologie (DGN). Lumbale Radikulopathie (S2k-Leitlinie, in Überarbeitung). AWMF-Registernr.: 030-058. 2018.
Deutsche Gesellschaft für Orthopädie und Orthopädische Chirurgie (DGOOC). S2k-Leitlinie Spezifischer Kreuzschmerz. AWMF-Registernr.: 187-059. 2024.
Deutsche Gesellschaft für Orthopädie und Orthopädische Chirurgie (DGOOC), Deutsche Gesellschaft für Orthopädie und Unfallchirurgie (DGOU), Deutsche Gesellschaft für Neurochirurgie (DGNC) et al. Leitlinie zur konservativen, operativen und rehabilitativen Versorgung bei Bandscheibenvorfällen mit radikulärer Symptomatik (S2k-Leitlinie, in Überarbeitung). AWMF-Registernr.: 033-048. 2020.
Kasch R, Truthmann J, Hancock MJ et al. Association of Lumbar MRI Findings with Current and Future Back Pain in a Population-based Cohort Study. Spine (Phila Pa 1976) 2022; 47(3): 201-211.
Katz JN, Zimmerman ZE, Mass H et al. Diagnosis and Management of Lumbar Spinal Stenosis: A Review. JAMA 2022; 327(17): 1688-1699.
Mancuso CA, Rigaud MC, Wellington B et al. Qualitative assessment of patients' perspectives and willingness to improve healthy lifestyle physical activity after lumbar surgery. Eur Spine J 2021; 30(1): 200-207.
Mayer HM, Heider FC. Der lumbale Bandscheibenvorfall. Orthopädie und Unfallchirurgie up2date 2016; 11(06): 427-447.
North American Spine Society (NASS). Diagnosis and treatment of adult isthmic spondylolisthesis. (Evidence-Based Clinical Guidelines for Multidisciplinary Spine Care). 2014.
North American Spine Society (NASS). Diagnosis and treatment of degenerative lumbar spondylolisthesis. (Clinical Guidelines for Multidisciplinary Spine Care). 2014.
Rushton A, Jadhakhan F, Masson A et al. Patient journey following lumbar spinal fusion surgery (FuJourn): A multicentre exploration of the immediate post-operative period using qualitative patient diaries. PLoS One 2020; 15(12): e0241931.
Schulte TL, Ringel F, Quante M et al. Surgery for adult spondylolisthesis: a systematic review of the evidence. Eur Spine J 2016; 25(8): 2359-2367.
Van der Horst AY, Trompetter HR, Pakvis DFM et al. Between hope and fear: A qualitative study on perioperative experiences and coping of patients after lumbar fusion surgery. Int J Orthop Trauma Nurs 2019; 35: 100707.