Wirbelgleiten

Einleitung
Beschwerden aufgrund eines Wirbelgleitens im unteren Rücken werden meist ohne Operation (konservativ) behandelt – etwa mit schmerzlindernden Medikamenten und Physiotherapie. Außerdem kann man selbst einiges tun, um besser durch den Alltag zu kommen.
Beim Wirbelgleiten verschieben sich benachbarte Wirbel gegeneinander – meist nach vorne, also Richtung Körpermitte. Die Ursache sind in der Regel altersbedingte Veränderungen an Bandscheibe, Wirbelgelenk oder Bändern – genau wie bei einer Spinalkanalstenose (Verengung des Wirbelkanals). Die beiden Erkrankungen treten oft zusammen auf. Typischerweise ist die Lendenwirbelsäule betroffen.
Wirbelgleiten kann Beschwerden verursachen, aber auch unbemerkt bleiben. Wenn es zufällig entdeckt wird und keine Probleme macht, muss es nicht behandelt werden.
Bei Beschwerden wie Schmerzen, Taubheit oder Kribbeln in den Beinen kommen verschiedene Behandlungen infrage, um sie zu lindern und den Alltag besser zu bewältigen. Meist wird Wirbelgleiten konservativ – also ohne Operation – behandelt.
Symptome
Wirbelgleiten tritt in der Regel zusammen mit einer Verengung des Wirbelkanals (Spinalkanalstenose) auf. Das führt nicht immer zu Beschwerden.
Wenn es zu Beschwerden kommt, dann sind das typischerweise Schmerzen im unteren Rücken, die in das Gesäß oder die Oberschenkel ausstrahlen – manchmal auch in die Unterschenkel oder Füße. Die Schmerzen können eine oder beide Seiten betreffen. Die Beine oder Füße können auch kribbeln oder sich taub anfühlen – etwa so wie eingeschlafene Gliedmaßen.
Manche Menschen haben eher leichte, andere sehr starke Schmerzen. Meist nehmen sie bei Bewegung oder Belastungen wie längerem Stehen zu und lassen in Ruhe nach. Sie können sich auch von Tag zu Tag unterscheiden.
Die Beschwerden können sehr belastend sein – vor allem, wenn die Beweglichkeit eingeschränkt ist, der Gang unsicherer wird oder gewohnte Tätigkeiten bei der Arbeit, im Haushalt und in der Freizeit schwerer fallen.
Bei bestimmten Anzeichen wie Lähmungserscheinungen, Schwäche in den Beinen, Taubheit im Dammbereich oder einer plötzlichen Störung der Blasen- oder Darmfunktion sollte man sofort ärztlichen Rat einholen. Denn sie können auf drohende Nervenschäden hinweisen, die eine unmittelbare Operation erfordern. Solche Notfälle sind sehr selten, erfordern aber schnelles Handeln.
Ursachen
Wirbelgleiten ist meist eine Folge altersbedingter (degenerativer) Veränderungen an den Bandscheiben und Wirbelgelenken: Mit den Jahren verlieren die Bandscheiben Flüssigkeit, werden spröde und rissig.
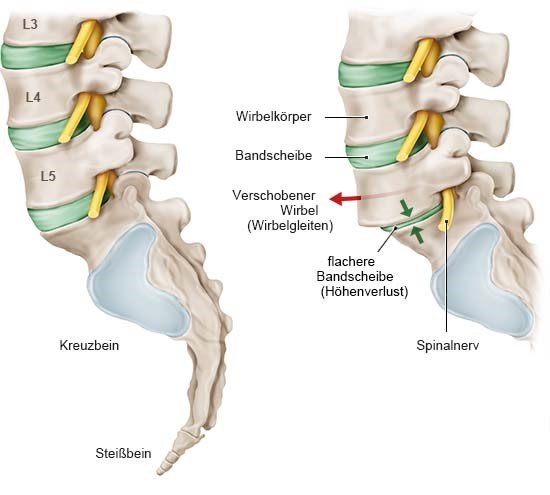
Dadurch können Wirbel verrutschen und in den Wirbelkanal hineinragen. Wirbelgleiten geht deshalb in der Regel mit einer Spinalkanalstenose einher – also einem verengten Wirbelkanal (auch Spinalkanal genannt). Im Wirbelkanal verlaufen das Rückenmark, Nervenbahnen und Gefäße. Die Nerven des Rückenmarks leiten Signale des Gehirns in alle Körperregionen weiter und melden Empfindungen wie Berührungen, Kälte, Wärme und Schmerzen an das Gehirn. Ist der Wirbelkanal verengt und drücken Knochen, Bänder oder die Bandscheibe auf die Nerven, kann das Beschwerden auslösen. Welche Veränderungen an der Wirbelsäule genau für die Probleme verantwortlich sind, ist aber oft schwer festzustellen.
Wenn die betroffenen Wirbel nicht nur verschoben sind, sondern sich auch hin- und herbewegen, spricht man von einem mobilen oder dynamischen Wirbelgleiten. Welche Rolle dies für die Beschwerden spielt, ist aber nicht abschließend geklärt – und es gibt auch keine einheitlichen Kriterien dafür, wann man von mobilem Wirbelgleiten sprechen sollte.
Häufigkeit und Verlauf
Wirbelgleiten tritt meist nach dem 60. Lebensjahr auf. In diesem Alter haben schätzungsweise 2 bis 4 von 100 Menschen Wirbelgleiten und Beschwerden. Bei den allermeisten Menschen mit Wirbelgleiten ist der Wirbel nur leicht verschoben.
Wie sich die Beschwerden typischerweise entwickeln, ist kaum erforscht. Eine größere Studie aus Deutschland weist darauf hin, dass sie bei Menschen mit Wirbelgleiten im Laufe der Jahre etwas abnehmen.
Diagnose
Um ein Wirbelgleiten und einen verengten Wirbelkanal zu erkennen, fragt die Ärztin oder der Arzt zunächst,
- wie sich die Schmerzen anfühlen,
- ob sie in die Beine ausstrahlen,
- wann sie auftreten und wann sie nachlassen (zum Beispiel beim Sitzen oder Vorbeugen und Abstützen des Oberkörpers) und
- ob außerdem Kribbeln, Taubheitsgefühle oder Gleichgewichtsstörungen auftreten.
Sie oder er fragt auch nach anderen Erkrankungen, nach Unfällen oder Operationen in letzter Zeit und danach, welche Medikamente man nimmt.
Anschließend schaut sich die Ärztin oder der Arzt den Gang an und macht verschiedene Tests. Das kann zum Beispiel ein Test sein, bei dem man im Stehen die Füße schließt, die Arme nach vorne streckt und für 10 Sekunden die Augen schließt. Verliert man dabei das Gleichgewicht, kann dies auf einen verengten Wirbelkanal hinweisen. Andere Tests geben zum Beispiel Hinweise auf Sinnesstörungen der Haut, die von den Nerven ausgehen – zum Beispiel taube Hautbereiche.
Durch bildgebende Untersuchungen wie ein Röntgenbild, eine Computertomografie (CT) oder eine Magnetresonanz-Tomografie (MRT) können verschobene Wirbel sichtbar gemacht werden. Ist auf den Bildern eine solche Veränderung zu sehen, bedeutet das allerdings nicht unbedingt, dass sie auch wirklich die Ursache der Schmerzen ist. Deshalb sind bildgebende Untersuchungen nicht immer hilfreich – und für die Behandlung oft auch gar nicht nötig. Denn wenn die Beschwerden mit Physiotherapie und Medikamenten behandelt werden sollen, richtet sich die Behandlung nach den konkreten Problemen und Symptomen – und nicht nach dem Ergebnis von bildgebenden Untersuchungen.
Bildgebung ist nötig, wenn Anzeichen für einen Notfall bestehen oder wenn es Hinweise auf eine andere Ursache für die Beschwerden gibt, wie zum Beispiel einen Wirbelbruch. Auch zur Vorbereitung einer Operation sind bildgebende Untersuchungen erforderlich.
Behandlung
Bei einem Wirbelgleiten ist es sinnvoll, so aktiv wie möglich zu bleiben. Aber auch Ruhepausen können bei Beschwerden Entlastung bringen. Das Ziel ist, zu einem guten Gleichgewicht zu finden – zum Beispiel, indem man sich Aufgaben in kleine Häppchen aufteilt oder zwischen leichteren und schwereren Aktivitäten wechselt. Auch entlastende Haltungen, die sich in der Physiotherapie erlernen lassen, erleichtern den Alltag.
Ein Wirbelgleiten wird vorrangig konservativ behandelt – also ohne Operation. Dazu gibt es verschiedene Möglichkeiten:
- schmerzstillende Medikamente: Sie können Schmerzen lindern und es erleichtern, aktiv zu bleiben. Meist werden entzündungshemmende Schmerzmittel wie zum Beispiel Diclofenac oder Ibuprofen empfohlen. Am besten nimmt man sie nur bei Bedarf und in der geringsten wirksamen Dosierung ein.
- manuelle Therapie und Physiotherapie: Studien zeigen, dass eine gezielte manuelle Therapie die Beschwerden zumindest für einige Wochen etwas lindern kann. Es gibt spezielle Techniken für die Behandlung eines verengten Wirbelkanals. Sie sollten mit Übungen zum Erhalt der allgemeinen Kraft, Stabilität und Beweglichkeit kombiniert werden.
- Rehasport und Funktionstraining: Die Ärztin oder der Arzt kann Rehasport zur Stärkung von Ausdauer und Kraft oder ein sogenanntes Funktionstraining (Gymnastik oder Wassergymnastik) verschreiben. Diese Kurse finden in Gruppen statt und werden physiotherapeutisch angeleitet.
- multimodale Behandlungsprogramme: Besonders wenn Beschwerden länger andauern, können solche Programme sinnvoll sein. Sie kombinieren mehrere Behandlungsansätze wie Bewegung, Entspannung und medizinische, physiotherapeutische sowie psychologische Therapien. Das Ziel ist, die Schmerzen zu lindern, aber auch den Umgang mit den Beschwerden im Alltag zu erleichtern.
- Operation: Führt eine Spinalkanalstenose mit Wirbelgleiten zu starken Beschwerden, die trotz konservativer Behandlungen über Monate andauern, kann eine Operation infrage kommen. Die Erfolgsaussichten sind aber begrenzt. Vor einem solchen Eingriff hat man das Recht auf eine zweite ärztliche Meinung einer Spezialistin oder eines Spezialisten. Wegen der Risiken einer Operation ist es sinnvoll, das Für und Wider sorgfältig abzuwägen. Die Entscheidungshilfen zu Operationen an der Wirbelsäule können dabei unterstützen.
Sehr selten kommt es zu einem Notfall, bei dem sofort operiert werden muss. Anzeichen dafür sind Lähmungserscheinungen oder Schwäche in beiden Beinen, ein Taubheitsgefühl im Dammbereich oder plötzliche Probleme mit dem Wasserlassen oder Stuhlgang. Dies sind Zeichen eines sogenannten Kauda-Syndroms, bei dem das Nervenbündel am Ende des Rückenmarks gequetscht wird. Wird es nicht rasch behandelt, drohen bleibende Nervenschäden.
Leben und Alltag
Wirbelgleiten und eine Spinalkanalstenose lassen sich nicht heilen. Auch wenn Rücken- und Beinschmerzen mal mehr, mal weniger stark sind, begleiten sie einen meist dauerhaft. Deshalb ist es sinnvoll, sich damit zu arrangieren, so gut es geht – und vorsichtig mit unrealistischen Heilungsversprechen zu sein. Denn gerade für Menschen mit chronischen Schmerz- und Nervenerkrankungen werden viele sinnlose Behandlungen angeboten, die teuer oder aufwendig sind, aber keinen nachgewiesenen Nutzen haben – und manchmal riskant sind.
Es gibt jedoch einiges, was man selbst tun kann. Viele Menschen finden es hilfreich, sich gut über die Erkrankung zu informieren und für sich herauszufinden, welche Aktivitäten häufig Beschwerden verursachen und welche entlasten. Dann lässt sich der Alltag entsprechend anpassen. Dazu gehört etwa, sich genügend Ruhepausen zu nehmen oder Unternehmungen eher kurzfristig zu planen, je nach Tagesform.
Bei starken, dauerhaften Schmerzen kann auch eine Verhaltenstherapie beim Umgang mit der Erkrankung helfen. Eine Alternative dazu sind digitale Gesundheitsanwendungen (DiGA): Das sind internetbasierte Behandlungen für Menschen mit chronischen Schmerzen, die auf verhaltenstherapeutischen Methoden basieren und ärztlich verschrieben werden können.
Weitere Informationen
Die Hausarztpraxis ist meist die erste Anlaufstelle, wenn man krank ist oder bei einem Gesundheitsproblem ärztlichen Rat braucht. Informationen zur Gesundheitsversorgung in Deutschland helfen dabei, sich im Gesundheitssystem zurechtzufinden und eine passende Arztpraxis zu finden. Mit dieser Frageliste kann man sich auf den Arztbesuch vorbereiten.
Für Menschen mit Rückenschmerzen gibt es in Deutschland zahlreiche Angebote zur Unterstützung. Dazu gehören Selbsthilfegruppen und Beratungsstellen. Eine Liste von Anlaufstellen hilft, passende Angebote zu finden.
Was kann ich selbst im Alltag tun?
Um besser mit Schmerzen und Einschränkungen zurechtzukommen, kann man verschiedene Dinge ausprobieren:
- aktiv bleiben: Es ist sinnvoll, trotz der Beschwerden möglichst aktiv zu bleiben und sich im Alltag weiter zu bewegen. Denn Bewegungsmangel schwächt die Muskeln und Knochen und kann dadurch zu weiteren Problemen führen. Daher wird empfohlen, den normalen Tätigkeiten nachzugehen, soweit es die Beschwerden erlauben oder es mit schmerzlindernden Medikamenten möglich ist. Oft wirkt sich Bewegung auch positiv auf die Stimmung aus.
- Sport treiben: Bestimmte Aktivitäten eignen sich bei einem verengten Wirbelkanal besser als andere. Flottes Spazierengehen, schnelles Gehen auf einem Laufband oder Bergaufgehen sind oft weiterhin gut möglich. Denn dabei neigt sich der Oberkörper automatisch nach vorne, wodurch mehr Platz zwischen den unteren Wirbeln entsteht. Auch Fahrradfahren kommt infrage, weil man sich dabei ohnehin etwas vorbeugt. Rückenschwimmen oder Aquagymnastik können ebenfalls einen Versuch wert sein. Auf der Internetseite tala-med finden sich zahlreiche Videos mit Übungen, die bei Rückenschmerzen geeignet sind und die man gut zu Hause machen kann.
- auf die Körperhaltung achten: Den Oberkörper leicht zu beugen und das Becken zu kippen, nimmt Druck vom Wirbelkanal. Physiotherapeutische Fachkräfte können dabei helfen, solche Haltungen zu erlernen – besonders, wenn der Lendenwirbelbereich geschwächt oder eher steif ist und erst wieder trainiert werden muss. Sinnvoll ist auch, im Alltag die Position und Haltung oft zu ändern.
- Entspannungstechniken erlernen: Auch Verfahren wie progressive Muskelentspannung oder autogenes Training sind Möglichkeiten, Rückenschmerzen etwas zu lindern.
- Hilfsmittel nutzen: Hilfsmittel wie Anziehhilfen für Socken, Strümpfe und Hosen können den Alltag erleichtern. Wer bei einer längeren Gehstrecke Pausen braucht, kann sich auf eine Gehhilfe – zum Beispiel einen Rollator – stützen und bei Bedarf setzen. Die gesetzliche Krankenversicherung übernimmt die Kosten für Hilfsmittel bis auf einen Eigenanteil, wenn sie ärztlich verordnet und von der Krankenkasse genehmigt wurden.
Um Menschen mit Rückenproblemen zu helfen, in Bewegung zu kommen oder zu bleiben, können Ärztinnen und Ärzte ein Rezept für Reha-Sport oder ein sogenanntes Funktionstraining ausstellen – in der Regel für 12 Monate, bei Bedarf aber auch länger. Im Fokus stehen dabei Sportarten wie Gymnastik, Wassergymnastik, gezielte Übungen und Schwimmen. Das Ziel ist, Ausdauer, Kraft und Beweglichkeit zu verbessern. Reha-Sport und Funktionstraining findet in Gruppen statt und wird physiotherapeutisch angeleitet. Organisiert werden die Sportgruppen unter anderem von Sportvereinen und Selbsthilfeverbänden.
Kann Bewegung bei Rückenschmerzen schaden?
Normalerweise nicht. Manche Menschen haben Angst, dem Rücken zu schaden, wenn sie sich trotz Schmerzen bewegen. Das ist verständlich, denn akute Schmerzen sind oft ein Warnsignal des Körpers. Die meisten Menschen mit Rückenschmerzen haben jedoch keine gefährliche Erkrankung an der Wirbelsäule.
Bei weniger als 1 % der Menschen mit Rückenschmerzen, die ärztlichen Rat einholen, wird ein akuter Notfall wie zum Beispiel eine Infektion entdeckt. Wenn ein Verdacht auf ein solches Problem besteht, ist es wichtig, dies zunächst ärztlich auszuschließen. Im Regelfall muss man wegen Rückenschmerzen aber keine Angst haben – so unangenehm sie auch sind.
Übrigens: Aus Studien weiß man, dass Menschen, die zuversichtlich bleiben und sich im Alltag noch einiges zutrauen, die Beschwerden als weniger einschränkend erleben. Bei Menschen, deren Gedanken viel um die Schmerzen kreisen, verlaufen Rückenschmerzen eher ungünstig.
Wie finde ich das richtige Maß zwischen Aktivität und Entlastung?
Im Alltag das richtige Maß zu finden, ist leichter gesagt als getan. Manche Menschen geben viele Aktivitäten ganz auf – zum Beispiel, weil sie Angst vor Schmerzen haben. Das kann aber Muskeln, Knochen und Herz-Kreislauf-System schwächen und auch psychisch belastend sein, weil man auf Dinge verzichtet, die einem wichtig sind. Andere Menschen hingegen machen trotz ihrer Erkrankung weiter wie vorher und überfordern sich damit.
Es kann helfen, einen gesunden Mittelweg zu finden und die Belastbarkeit wieder zu steigern, wenn man zum Beispiel
- Aufgaben und Aktivitäten in kleinere und leichter zu bewältigende Häppchen aufteilt,
- zwischen Wichtigem und weniger Wichtigem unterscheidet und dem Wichtigen Vorrang gibt,
- die persönlichen Ziele anpasst und
- insgesamt den Alltag vorausschauend plant, statt auf Schmerzen nur zu reagieren.
Was wird bei einer Physiotherapie gemacht?
Eine Physiotherapie kann Beschwerden eines verengten Wirbelkanals zumindest vorübergehend etwas lindern. Dazu gehören eine manuelle Therapie sowie Kräftigungs- und Haltungsübungen.
Bei der manuellen Therapie dehnt und bewegt die Therapeutin oder der Therapeut Muskeln und Gelenke mit speziellen Handgriffen. Die Behandlung zielt beim Wirbelgleiten darauf ab,
- den betroffenen Abschnitt der Wirbelsäule und die Nervenwurzeln im unteren Rücken zu dehnen und zu mobilisieren,
- die Gelenke im Hüft-, Becken- und Wirbelsäulenbereich durchzubewegen, zu dehnen und dadurch beweglicher zu machen und
- Muskeln zu dehnen, die die Haltung in der Lendenwirbelsäule beeinflussen, wie die vordere Oberschenkelmuskulatur und die Hüftbeuger.
Dies wird durch Übungen zur Kräftigung von Muskelgruppen ergänzt, die für eine gute Haltung nötig sind. Dazu gehören etwa die Rumpf- und Beinmuskeln. Solche Übungen tragen auch zur allgemeinen Fitness und Beweglichkeit bei. Wichtig ist, nach der Physiotherapie konsequent dabeizubleiben und die Übungen in den Alltag einzubauen.
Die Wirksamkeit vieler anderer Behandlungen ist kaum untersucht – zum Beispiel von Massagen, Wärme- und Kälteanwendungen, Akupunktur, Ultraschall- und Elektrotherapien.
Was guttut, ist individuell verschieden. Manche empfinden zum Beispiel Wärme oder Massagen als angenehm und wohltuend.
Ist ein Korsett sinnvoll?
Manchmal verschreiben Ärztinnen und Ärzte ein Korsett. Es soll Wirbelsäule und Becken aufrichten und so ein ausgeprägtes Hohlkreuz verhindern. Der Einsatz von Korsetts ist umstritten. Sie sollten keinesfalls lange oder dauerhaft getragen werden. Denn das kann zum Abbau von Muskeln führen, die den Oberkörper stabilisieren, und dadurch die Beschwerden verstärken. Ein Korsett muss von einer Ärztin oder einem Arzt verordnet werden. Die gesetzliche Krankenkasse prüft dann normalerweise, ob sie die Kosten übernimmt.
Welche Medikamente helfen gegen Beschwerden?
Rückenschmerzen oder in die Beine ausstrahlende Schmerzen (Ischiasbeschwerden) lassen sich mit Medikamenten behandeln. Meist werden entzündungshemmende Schmerzmittel wie Diclofenac, Ibuprofen und Naproxen empfohlen – sogenannte nicht steroidale Antirheumatika (NSAR). Medikamente werden am besten ergänzend zu anderen Behandlungen eingesetzt.
In niedriger Dosierung sind entzündungshemmende Schmerzmittel in der Apotheke rezeptfrei erhältlich. Die häufigsten Nebenwirkungen sind Magenbeschwerden wie Bauchschmerzen. Bei häufiger oder längerfristiger Einnahme können die Mittel auch Magengeschwüre oder -blutungen auslösen. Gerade wenn man sie länger einnimmt oder anfällig für Magen-Darm-Probleme ist, kann es sinnvoll sein, zusätzlich einen Magenschutz einzunehmen. Dies bespricht man am besten mit der Ärztin oder dem Arzt.
Wichtig ist,
sich vor der Einnahme von Schmerzmitteln – auch rezeptfreien – zu informieren, welche Neben- und Wechselwirkungen möglich sind und wie man die Mittel sicher anwendet. Dazu kann auch die Apotheke beraten.
Paracetamol ist ebenfalls rezeptfrei erhältlich, hilft bei Rückenbeschwerden aber nicht.
Darüber hinaus gibt es verschreibungspflichtige Arzneimittel, die nur auf Rezept erhältlich sind. Opioide wie Fentanyl, Morphin, Oxycodon und Tramadol sollten sehr zurückhaltend, nur kurzzeitig und unter sorgfältiger ärztlicher Kontrolle eingesetzt werden. Eine längere Einnahme kann zu Gewöhnung und körperlicher Abhängigkeit führen. Außerdem wirken Opioide bei Rückenschmerzen nicht besser als entzündungshemmende Schmerzmittel wie Ibuprofen. Mögliche Nebenwirkungen reichen von Übelkeit, Erbrechen und Verstopfung bis hin zu Schwindel, Atemproblemen und Blutdruckschwankungen.
Auch von Medikamenten zur Muskelentspannung (Muskelrelaxantien) wird wegen Nebenwirkungen wie Benommenheit, Magen-Darm-Problemen, Schwindel und einem erhöhten Sturzrisiko abgeraten. Außerdem können solche Mittel die Fahrtüchtigkeit beeinträchtigen. Man sollte sie nicht länger als zwei Wochen einnehmen.
Antiepileptika wie Pregabalin werden normalerweise bei Epilepsie angewendet, sollen aber auch Nervenschmerzen (Neuralgien) lindern. Ob sie bei Ischiasbeschwerden wirken, ist jedoch nicht ausreichend untersucht, und es kommt oft zu Nebenwirkungen wie Benommenheit und Müdigkeit. Auch diese Mittel können die Fahrtüchtigkeit beeinträchtigen.
Antidepressiva werden normalerweise gegen Depressionen eingenommen. Einige dieser Mittel sind auch zur Behandlung von chronischen Schmerzen zugelassen. Bei Rückenschmerzen oder einem Wirbelgleiten ist die Wirksamkeit von Antidepressiva aber nicht gut untersucht.
Helfen Spritzen mit Medikamenten?
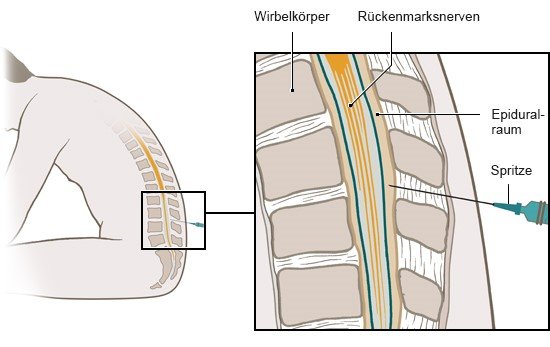
Entzündungshemmende Medikamente wie Kortison und / oder örtliche Betäubungsmittel können auch in die unmittelbare Umgebung des verengten Wirbelkanals gespritzt werden, um eine Nervenreizung zu lindern. Dabei gibt es verschiedene Möglichkeiten:
- Bei der lumbalen Spinalnervenanalgesie (LSPA) wird das Medikament direkt an die Austrittsstelle der Nervenwurzel aus dem Wirbelkanal gespritzt. Dadurch wird die gereizte Nervenwurzel betäubt. Dies wird auch Wurzelblockade oder periradikuläre Therapie (PRT) genannt.
- Bei der lumbalen Periduralanalgesie werden die Medikamente in den sogenannten Periduralraum gespritzt („peridurale Injektion“). Der Periduralraum umgibt das Rückenmark und die Rückenmarksflüssigkeit im Wirbelkanal. Hier liegen unter anderem die Nervenwurzeln. Damit die Spritze an der richtigen Stelle gesetzt wird, findet die Behandlung während einer Computer-Tomografie oder Röntgenkontrolle statt.
Bei Menschen mit Wirbelgleiten oder Spinalkanalstenose ist nicht gut erforscht, ob wirbelsäulennahe Spritzen helfen. Typischerweise lindern solche Injektionen Rückenbeschwerden nur begrenzt und nur für wenige Wochen. Sie können Nebenwirkungen wie Nachblutungen, Infektionen und Nervenverletzungen haben.
Was kann ich bei dauerhaften Beschwerden tun?
Wenn die Beschwerden trotz verschiedener Behandlungen über längere Zeit anhalten und sehr belastend sind, kann es sinnvoll sein, den eigenen Umgang mit den Schmerzen in den Blick zu nehmen. Denn wie jemand Schmerzen empfindet und wie gut es einem Menschen gelingt, mit ihnen zurechtzukommen, wird auch von der Psyche beeinflusst.
Dazu kann es hilfreich sein, sich zum Beispiel mit verhaltenstherapeutischen Techniken ungünstige Gedankenmuster oder Verhaltensweisen bewusst zu machen und sie möglichst zu verändern. Eine Verhaltenstherapie kann auch mit anderen Behandlungen kombiniert werden. Das Ziel ist, chronische Schmerzen besser zu verstehen, um im Alltag mit ihnen zurechtzukommen.
Für Menschen mit chronischen Schmerzen gibt es auch digitale Gesundheitsanwendungen (DiGA), die verhaltenstherapeutische Methoden einsetzen. Dabei handelt es sich um Therapieprogramme, die weitgehend selbstständig am Computer oder per App durchgeführt werden, aber teils auch psychologisch begleitet werden. Sie können ärztlich verschrieben werden.
Bei chronischen Schmerzen kann auch eine multimodale Schmerztherapie sinnvoll sein. Dabei wird man von Fachleuten aus verschiedenen therapeutischen Bereichen betreut, etwa aus der Medizin, Physiotherapie und Psychotherapie. Sie unterstützen dabei, in Bewegung zu bleiben und mit den Beschwerden umzugehen.
Was ist für mich die beste Behandlung?
Welche Behandlung sich bei einem Wirbelgleiten eignet, hängt von verschiedenen Faktoren ab – beispielsweise der Stärke der Beschwerden, von Begleiterkrankungen sowie persönlichen Wünschen und Erwartungen.
Die Behandlungsmöglichkeiten sind nicht gut in Studien untersucht. Auch deshalb ist eine individuelle Beratung vor und während der Therapie sinnvoll. Dabei kann es zum Beispiel darum gehen, welche der Therapien sich eignen können, wie sie sich kombinieren lassen und welche eher nicht infrage kommen. Je nach Art der Beschwerden und den gesundheitlichen Voraussetzungen können unterschiedliche Ansätze sinnvoll sein.
Was tun, wenn konservative Behandlungen nicht ausreichend helfen?
Wenn die Beschwerden bei Wirbelgleiten länger andauern und konservative Behandlungen die Beschwerden nicht ausreichend lindern, kann eine Operation infrage kommen, um den betroffenen Nerv zu entlasten. Ob eine Operation tatsächlich besser hilft als konservative Behandlungen, ist aber nicht durch aussagekräftige Studien nachgewiesen. Wenn die Ärztin oder der Arzt zu einer Operation rät, ist es sinnvoll, sich eine zweite ärztliche Meinung einzuholen und erst danach die Entscheidung zu treffen.
Extras
Quellen
Ammendolia C, Hofkirchner C, Plener J et al. Non-operative treatment for lumbar spinal stenosis with neurogenic claudication: an updated systematic review. BMJ Open 2022; 12(1): e057724.
Ammendolia C, Schneider M, Williams K et al. The physical and psychological impact of neurogenic claudication: the patients' perspectives. J Can Chiropr Assoc 2017; 61(1): 18-31.
Deutsche Gesellschaft für Neurologie (DGN). Lumbale Radikulopathie (S2k-Leitlinie, in Überarbeitung). AWMF-Registernr.: 030-058. 2018.
Deutsche Gesellschaft für Orthopädie und Orthopädische Chirurgie (DGOOC). S2k-Leitlinie Spezifischer Kreuzschmerz. AWMF-Registernr.: 187-059. 2024.
Deutsche Gesellschaft für Orthopädie und Orthopädische Chirurgie (DGOOC), Deutsche Gesellschaft für Orthopädie und Unfallchirurgie (DGOU), Deutsche Gesellschaft für Neurochirurgie (DGNC) et al. Leitlinie zur konservativen, operativen und rehabilitativen Versorgung bei Bandscheibenvorfällen mit radikulärer Symptomatik (S2k-Leitlinie, in Überarbeitung). AWMF-Registernr.: 033-048. 2020.
Kasch R, Truthmann J, Hancock MJ et al. Association of Lumbar MRI Findings with Current and Future Back Pain in a Population-based Cohort Study. Spine (Phila Pa 1976) 2022; 47(3): 201-211.
Katz JN, Zimmerman ZE, Mass H et al. Diagnosis and Management of Lumbar Spinal Stenosis: A Review. JAMA 2022; 327(17): 1688-1699.
Mancuso CA, Rigaud MC, Wellington B et al. Qualitative assessment of patients' perspectives and willingness to improve healthy lifestyle physical activity after lumbar surgery. Eur Spine J 2021; 30(1): 200-207.
Mayer HM, Heider FC. Der lumbale Bandscheibenvorfall. Orthopädie und Unfallchirurgie up2date 2016; 11(06): 427-447.
North American Spine Society (NASS). Diagnosis and treatment of adult isthmic spondylolisthesis. (Evidence-Based Clinical Guidelines for Multidisciplinary Spine Care). 2014.
North American Spine Society (NASS). Diagnosis and treatment of degenerative lumbar spondylolisthesis. (Clinical Guidelines for Multidisciplinary Spine Care). 2014.
Rushton A, Jadhakhan F, Masson A et al. Patient journey following lumbar spinal fusion surgery (FuJourn): A multicentre exploration of the immediate post-operative period using qualitative patient diaries. PLoS One 2020; 15(12): e0241931.
Schulte TL, Ringel F, Quante M et al. Surgery for adult spondylolisthesis: a systematic review of the evidence. Eur Spine J 2016; 25(8): 2359-2367.
Van der Horst AY, Trompetter HR, Pakvis DFM et al. Between hope and fear: A qualitative study on perioperative experiences and coping of patients after lumbar fusion surgery. Int J Orthop Trauma Nurs 2019; 35: 100707.